Alkoholabhängigkeit
Warum Sie mich auswählen sollten:
- Maßgeschneiderte Behandlung
- Modernsten Behandlungsmethoden
- Höchste Qualitätsstandards
- Ganzheitlicher Ansatz
- Flexible Terminvergabe


Alkoholabhängigkeit
Alkoholismus ist eine schwere seelische Erkrankung. Die Entwicklung vom Konsum über den Missbrauch bis hin zur Abhängigkeit ist oftmals schleichend.
Typisch für die Sucht ist, dass sie häufig gemeinsam mit anderen psychischen Störungen auftritt. Am häufigsten kommen dabei Depressionen, Angststörungen, Borderline-Persönlichkeitsstörungen und Medikamentenmissbrauch vor. Diese können eine Folge des Alkoholismus sein oder aber auch schon vorher bestanden haben und damit ursächlich für die Erkrankung sein.
Kennzeichnend für die Sucht sind unter anderem ein starkes Verlangen nach Alkohol, steigender Konsum und das Auftreten von Entzugssymptomen.
Nach Angaben der Deutschen Hauptstelle für Suchtfragen trinken 1,61 Millionen Männer und Frauen im Alter zwischen 18 und 64 Jahren missbräuchlich Alkohol. Männer konsumieren durchschnittlich deutlich mehr als Frauen. Darüber hinaus stellt die Alkoholabhängigkeit mit 1,8 Millionen Betroffenen den häufigsten Behandlungsanlass bei Männern dar.
Zwar kann Alkohol leicht in eine Sucht führen, allerdings ist der Übergang in eine Sucht keine Einbahnstraße. Entscheidend für den Erfolg einer Therapie ist ein strikter Entzug und die richtige Rückfallprophylaxe.

Autor: Marta Mustermann
Position: Psychologin
Aktualisiert: 29.04.2021
Inhaltsverzeichnis
Was ist Alkoholmissbrauch und was ist Alkoholabhängigkeit?
Bei den psychischen Störungen, die durch einen überhöhten Alkoholkonsum zustande kommen, unterscheidet man zwischen Alkoholmissbrauch (1) und Alkoholabhängigkeit bzw. -sucht (2).
(1) Was versteht man unter Alkoholmissbrauch
Von einem Alkoholmissbrauch (auch „schädlicher Gebrauch“ genannt) spricht man, wenn bereits körperliche oder psychische Schäden aufgrund des Trinkens entstanden sind.
Das können zum Beispiel eine gestörte Urteilsfähigkeit oder Störungen des normalen Verhaltens sein, wie Vernachlässigung von Pflichten bei der Arbeit, zwischenmenschliche Konflikte, wiederholte Probleme mit dem Gesetz oder körperliche Gefährdungen (häufig Alkohol am Steuer).
(2) Was versteht man unter Alkoholabhängigkeit bzw. -sucht
Von einer Alkoholabhängigkeit bzw. -sucht spricht man, wenn mindestens einen Monat lang ein problematisches Trinkverhalten bestanden hat, welches zu ausgeprägtem Leiden oder Beeinträchtigungen führt.
Alkoholabhängigkeit zeichnet sich beim Betroffenen durch ein starkes Verlangen Alkohol zu trinken aus. Die Menge und der Beginn sowie das Beenden des Konsums sind für Betroffene sehr schwer, manchmal gar nicht zu kontrollieren. Hinzu kommen bei langanhaltendem Konsum körperliche Entzugssymptome wie Zittern oder Übelkeit, die mit dem erneuten Trinken von Alkohol abklingen.
Mit der Zeit entwickelt sich beim Betroffenen eine Toleranz, die ihn dazu zwingt noch mehr Alkohol zu trinken, um die gleiche Wirkung zu erzielen. Eine Abwärtsspirale entwickelt sich. Interessen und Sozialkontakte werden vernachlässigt, um sich vermehrt mit der Beschaffung und dem Konsum von Alkohol sowie der Erholung von den Folgen des Konsums zu beschäftigen. Die Droge wird so zum Mittelpunkt des Lebens.
Dabei konsumieren die Betroffenen den Alkohol trotz erster Anzeichen körperlicher Schäden, wie Leberproblemen oder Verschlechterung der Gedächtnisleistung. Der Alkohol wird unverzichtbar, obwohl dem Betroffenen die körperlichen Auswirkungen bewusst sind.
Typen von Alkoholsucht:
In der Regel lassen sich fünf unterschiedliche Typen von Alkoholsucht unterscheiden. Im Folgenden zeigen wir Ihnen, welche Typen es gibt und wie sie sich verhalten:
1. Der Rauschtrinker
Dieser Typus kann sein Trinkverhalten nicht zügeln und trinkt deshalb jedes Mal bis zum starken Rausch. Dadurch gewöhnt er sich rasch an immer größere Mengen Alkohol. Es ist der am häufigsten auftretende Typus.
2. Der Spiegeltrinker
Im Gegensatz dazu trinkt der Spiegeltrinker eher geringe Mengen Alkohol, dafür aber kontinuierlich über den gesamten Tag verteilt. Dieser Typus hält so immer eine gewisse Konzentration („Spiegel“) an Alkohol im Blut aufrecht, um Entzugserscheinungen zu verhindern.
3. Der periodische Trinker
Der episodische Trinker trinkt Alkohol in Phasen, er konsumiert einige Wochen exzessiv, um dann wieder mehrere Wochen abstinent zu sein. Dieses Trinkverhalten wird auch als Dipsomanie bezeichnet.
4. Der funktionale Trinker
Der funktionale Trinker ist ein Meister im Verheimlichen seiner Erkrankung. Er kann seine Alkoholsucht jahrelang verbergen, ohne dass jemand etwas davon erfährt. Manchen gelingt es sogar anspruchsvolle Tätigkeiten im Beruf weiterhin auszuführen.
5. Konflikttrinker
Der Konflikttrinker nutzt den Alkoholkonsum, um Probleme und Konflikte zu bewältigen. Er verspricht sich durch den übermäßigen Konsum eine Linderung seiner Schwierigkeiten bzw. sieht das Trinken als eine Ablenkung. Dieser Typus ist äußerst allerdings äußerst selten anzutreffen.
Es ist wichtig zu verstehen, dass Alkoholiker in erster Linie nicht aus Genuss, sondern aus einem inneren Zwang bzw. körperlichen Bedürfnis, trinken. Das ist auch der Grund, warum viele beim Versuch den Alkohol zu reduzieren oder sogar abzusetzen scheitern.
Symptome
Die Symptome einer Alkoholsucht, welche eine Indikation für eine psychotherapeutische Behandlung sind, können vielfältig sein. Sie werden in der Regel nach ICD-10 F-10 Klassifikation bestimmt.
Man unterscheidet zwischen dem schädlichen Gebrauch von Alkohol, der als Alkoholmissbrauch oder auch Alkoholabusus bezeichnet wird, und der Alkoholabhängigkeit. Für die Diagnose der Alkoholsucht müssen nach dem ICD-10 mindestens drei der folgenden Kriterien gleichzeitig innerhalb eines Jahres auftreten:
1. Starkes Verlangen nach Alkohol
Das zentrale Symptom einer Alkoholsucht ist ein unbeherrschbares Verlangen nach Alkohol. Es kann entweder ein dauerhafter Zustand sein oder den Betroffenen plötzlich überfallen.
2. Kontrollverlust
Die Betroffenen haben keine Kontrolle mehr darüber, wann oder wie viel sie trinken. Nach dem ersten Schluck gibt es für die meisten kein Halten mehr. Wider besseres Wissen trinken sie auch in Situationen, in denen das unangemessen oder gefährlich ist.
3. Toleranzentwicklung durch Mengensteigerung
Durch den übermäßigen Konsum entwickelt der Körper im Laufe der Zeit eine Toleranz gegenüber Alkohol, Es entsteht eine Toleranz gegenüber dem Alkohol, sodass die Menge immer weiter erhöht werden muss, um eine Wirkung zu erzielen.
4. Entzugssymptome
Reduziert oder verzichtet sogar ein Alkoholkranker mit körperlicher Abhängigkeit ganz auf Alkohol, zeigen sich Entzugssymptome. Diese sind: Übelkeit, Nervosität, Schlafstörungen, depressive Verstimmungen, Zittern, starkes Schwitzen und das starke Verlangen, wieder Alkohol zu trinken.
In besonders schweren Fällen können auch Halluzinationen, Krampfanfälle oder ein Delirium auftreten. Charakteristisch für ein Delirium sind Verwirrtheit und fehlende Orientierung, starke Erregung und Kreislaufstörungen.
5. Vernachlässigung anderer Interessen und sozialer Kontakte
Die Beschäftigung mit dem Alkohol beansprucht viel Zeit und führt im Laufe der Zeit zur Vernachlässigung anderer Interessen und sozialer Kontakte. Der Alkohol wird zum Lebensmittelpunkt des Kranken, hinter dem alles zurückstecken muss auch Freunde und Familie.
6. Fortgesetzter Konsum trotz schädlicher Folgen
Alkoholkranke hören auch dann nicht auf zu trinken, wenn der Konsum bereits schädliche körperliche, seelische oder soziale Auswirkungen aufzeigt. Sie trinken trotz drohenden Jobverlusts, Trennung vom Partner oder einer kranken Leber einfach weiter. Die negativen Folgen sind ihnen dabei zwar bewusst aber egal.
Sollten Sie erste Anzeichen bei sich bemerken, dann nehmen Sie diese ernst. Oftmals passiert es, das Alkoholkranke eine Abhängigkeit weit von sich weisen, weil sie Scham empfinden oder sich vor einer Stigmatisierung von anderen fürchten. Häufig teilen die Alkoholkranken die entsprechenden Vorurteile selbst („Ich bin doch kein Penner“).
Des Weiteren kommt die Furcht hinzu vor den notwendigen Konsequenzen – nämlich auf Alkohol verzichten zu müssen. Viele Alkoholiker trinken, sobald das Umfeld sie auf das Problem anspricht, zunehmend heimlich.
Folgen von Alkoholsucht
Wenn über lange Zeit und in großen Mengen Alkohol getrunken wird, kann es zu einer Reihe von Folgeerkrankungen kommen. Im Folgenden zeigen wir Ihnen die körperlichen (1) und psychosozialen (2) Auswirkungen einer Alkoholsucht auf und gehen auf den Sonderfall Alkohol in der Schwangerschaft (3) ein.
(1) Körperliche Auswirkungen von Alkohol
Abhängig von der Menge des Alkohols können unterschiedliche Effekte auftreten. Geringe Mengen verbessern häufig die Stimmung und bauen Hemmungen ab. Manche macht der Alkohol aber auch weinerlich oder aggressiv. Steigt die Menge durch weiteren Konsum an, treten früher oder später Wahrnehmungsstörungen und Koordinationsschwierigkeiten auf.
Die Leber kann nur etwa 15 Gramm Alkohol pro Stunde abbauen. Das heißt, alles was darüber hinaus geht, verbleibt erstmal im Blut.
Neben den kurzfristigen Folgen von übermäßigem Alkoholkonsum stellen sich auch gravierende Langzeitfolgen ein, da beim Abbau von Alkohol Giftstoffe entstehen, die auf Dauer alle Organe des Körpers schädigen.
a. Leberschäden
Die Leber leistet bei Alkoholkranken und Vieltrinkern Schwerstarbeit, dadurch lagert sich vermehrt Fett ein, die Leber vergrößert sich und transformiert sich zur sog. Fettleber. Mitunter kann bei dem Betroffenen ein Druckgefühl im Bauch entstehen, aber tatsächliche Schmerzen entstehen erst, wenn sich die Leber entzündet hat.
Trinkt man unaufhörlich weiter, sterben Leberzellen ab und es entwickelt sich eine Leberzirrhose (Schrumpfleber). Dabei handelt es sich um eine chronische, lebensbedrohliche Erkrankung. Das Risiko für Leberkrebs steigt.
b. Auswirkungen auf das Gehirn
Typisch für übermäßigen Alkoholkonsum ist der „Filmriss“, bei dem die Stunden im Vollrausch wie aus dem Gehirn gelöscht scheinen. Langfristig kann ein solcher Alkoholkonsum das kognitive Denkvermögen massiv schädigen, da Nervenzellen im Gehirn zerstört werden. Es kommt so mit der Zeit zu Problemen der Aufmerksamkeit und Konzentrationsfähigkeit und vor allem beim Lernen und Gedächtnis.
c. Magen-Darm-Probleme
Schädigungen der Magen- und Darmschleimhaut sind bei Alkoholmissbrauch nicht selten. Meist äußern sie sich in Erbrechen, Durchfällen, Appetitstörungen, Übersäuerung und Magengeschwüren. Auch die Bauchspeicheldrüse leidet unter Alkohol – sie entzündet sich, was lebensbedrohlich ist.
Des Weiteren muss aufgrund der Zerstörung der Leber das Blut einen neuen Weg aus dem Bauchraum zum Herzen finden. Der Körper leitet nun einen Teil des Blutes über Venen entlang der Speiseröhre zum Herzen, dies kann dazu führen, dass diese platzen. Man nennt dies Ösophagusvarizenblutung. Diese Blutung kann zu lebensbedrohlichen Blutverlusten führen.
d. Herz- und Gefäßschäden
Darüber hinaus kann Alkoholsucht zu Herz-Kreislauf-Erkrankungen führen. Der Alkohol schädigt die Skelett- und Herzmuskulatur. Bluthochdruck, Herzrhythmusstörungen und Herzmuskelerkrankungen treten bei Alkoholikern häufiger auf.
(2) Psychosoziale Auswirkungen
a. Schwierigkeiten im Berufs- und Privatleben
Durch den zunehmenden Alkoholkonsum sind die Betroffenen meist nicht mehr in der Lage ihren Beruf bzw. ihren alltäglichen Pflichten nachzukommen. Häufig verlieren sie ihren Job, bringen sich selbst in finanzielle Schwierigkeiten und geraten mehr und mehr in zwischenmenschliche Konflikte.
Da sich im Leben eines Alkoholkranken alles um den Alkohol dreht, werden selbst Familie, Freunde oder Hobbys vernachlässigt. Dies führt meist zu einer völligen sozialen Isolation des Betroffenen, der dann nur noch den Alkohol hat, um sich von seinen Problemen abzulenken. Die Abwärtsspirale dreht sich nun unaufhaltsam immer weiter!
b. Veränderung der Persönlichkeit
Der Alkohol führt meist auch zu einer Veränderung der Persönlichkeit. Alkohol verändert die Persönlichkeit. Unter Alkoholeinfluss werden manche weinerlich, andere aggressiv oder sogar gewalttätig. Die Aggression kann sich sowohl gegen Fremde als auch die eigene Familie richten. Viele Straftaten geschehen unter Alkoholeinfluss.
Neben diesen Gefühlsschwankungen treten oftmals auch Depressionen, Schlafstörungen und starke Angstzustände bei den Betroffenen auf. In schweren Fällen treten Halluzinationen, Wahnvorstellungen oder Suizidgedanken auf. Dann gilt für Angehörige sofort einzugreifen und den Betroffenen möglichst rasch behandeln zu lassen.
(3) Sonderfall: Alkohol in der Schwangerschaft
Alkohol in der Schwangerschaft stellt eine besonders große Gefahr für das ungeborene Kind dar, weil der Alkohol die körperliche und geistliche Entwicklung des Kindes schwer schädigt. Die Beeinträchtigung durch Alkohol ist unumkehrbar und wird das Leben des Kindes unwiderruflich bestimmen.
Ein Beispiel für die schädigende Wirkung von Alkohol ist das fetale Alkoholsyndrom. Bei diesem Syndrom entstehen beim Fötus Defekte, wie ein zu kleiner Kopf, Gesichtsmissbildungen, Herzfehler, Bewegungsstörungen, Schielen und geistige Behinderung.
Wichtig:
Schon geringe Mengen Alkohol können das Kind schädigen. Während der Schwangerschaft sollten Frauen daher vollständig auf Alkohol verzichten.
Mögliche Folgeschäden einer Alkoholabhängigkeit (nach Lindenmeyer, 2016):
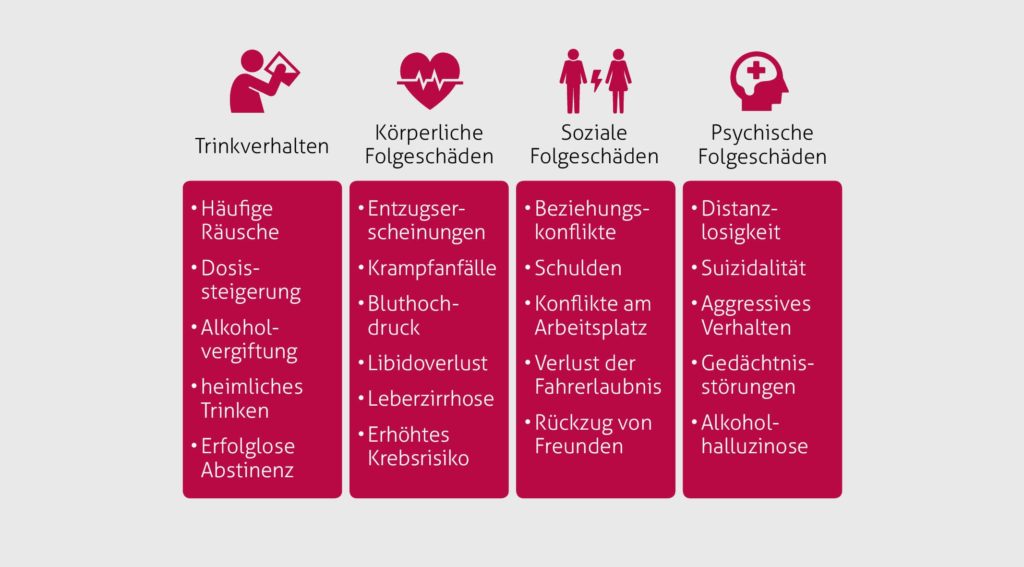
Ursachen
Die Ursachen für das Entstehen einer Alkoholabhängigkeit sind vielfältig. Meist wird die Krankheit durch genetische und psychosoziale Faktoren bedingt werden.
Eine besondere Rolle bei der Entwicklung eines zunehmend problematischen Alkoholkonsums bis hin zur Abhängigkeit spielt Wirkung des Alkohols auf das „Belohnungssystem“ unseres Gehirns. Dabei ist besonders die Zwei-Phasen-Wirkung von Alkohol zu beachten.
Oftmals führt die positiv erlebte unmittelbare Wirkung von Alkohol, wie positive Stimmung, Minderung negativer Gefühle oder Entspannung, dazu, dass Alkohol als Bewältigungsmittel eingesetzt wird und somit die Motivation zum erneuten Trinken steigt. Die langfristigen negativen Folgen von häufigem Konsum, wie Scham- und Schuldgefühle, Entzugserscheinungen, soziale Isolation, Stress oder drohender Jobverlust, sind ein erneuter Anlass dafür, Alkohol zu trinken.
Diese Koppelung aus positiver und negativer Motivation führt in einen Teufelskreis, der den Betroffenen in die Abhängigkeit bringt.
Ursachen einer Alkoholabhängigkeit auf einen Blick:
- Genetische Veranlagung: Studien der Familien- und Zwillingsforschung zeigen, dass es ein genetisches Risiko für Alkoholsucht gibt. Wenn beide Eltern alkoholabhängig sind, entwickeln etwa 35 Prozent der Kinder in ihrem späteren Leben ebenfalls eine Alkoholabhängigkeit.
- Konsumverhalten in der Familie: Kinder nehmen sich ihre Eltern bzw. deren Verhalten oftmals zum Vorbild. Wenn die Kinder lernen, dass viel trinken Bewunderung hervorruft oder dass Alkohol zur Bewältigung von Problemen eingesetzt wird, übernehmen sie dieses Verhalten.
- Alkohol im Freundeskreis: Ähnlich wie bei den Eltern kann die soziale Anerkennung dazu führen, dass der Betroffene alkoholabhängig wird. Im Freundeskreis gilt es oft als cool besonders trinkfest zu sein. Der Gruppendruck führt dann dazu, dass man mehr trinkt als man eigentlich sollte, um einem Ausschluss oder dem Spot der Gruppe zu entgehen.
- Belastende Kindheit: Traumatische Erlebnisse bilden häufig das Fundament für die Entwicklung einer Suchterkrankung. Missbrauch oder der Verlust einer geliebten Person kann den Betroffenen anfälliger für Alkoholismus machen.
- Alkohol als Lebenshilfe: Unter Einfluss von Alkohol werden Hemmungen, Stress und Ängste kurzfristig reduziert, der Betroffene kann sich entspannen und seine Sorgen für einen kurzen Augenblick ausblenden. Diese Form der Verdrängung bzw. Entlastung seiner seelischen Labilität kann den Betroffenen in seinem Konsum bestärken.
Den einen Auslöser gibt es bei der Alkoholabhängigkeit nicht. Meist liegt eine Kombination aus genetischen und psychosozialen Faktoren, die einander beeinflussen und verstärken können
Diagnose und Untersuchungen
Die Diagnose von Alkoholmissbrauch (ICD-10: F10.1) bzw. Alkoholabhängigkeit (ICD-10: F10.2) erfolgt immer in enger Zusammenarbeit mit Ihrem behandelnden Arzt.
Bei einem Verdacht auf eine Alkoholerkrankung können Sie zunächst Ihren Hausarzt aufsuchen. Mithilfe eines Bluttests kann der Arzt Hinweise auf vermehrten Alkoholkonsum finden. Das Blutbild liefert außerdem Aufschluss über den Zustand der Leber. Zudem wird der Arzt eine umfassende körperliche Untersuchung durchführen, um weitere mögliche Folgeschäden festzustellen.
Sollte sich der Verdacht erhärten, wird der Hausarzt Sie an ambulante Fachärzte oder eine Klinik weiterleitet. Diese führen eine genaue Diagnose durch und erstellen einen individuellen Behandlungsplan.
In ausführlichen strukturierten Gesprächen und gegebenenfalls psychologischen Tests werden andere Erkrankungen ausgeschlossen oder als Begleiterkrankung identifiziert: Viele Alkoholkranke leiden zum Beispiel zusätzlich an Depressionen.
Oftmals werden diese Gespräche auch durch Fragebögen, wie Addiction Severity Index Trierer Alkoholismus-Inventar oder MALT-S, ergänzt, um sich ein umfassendes Krankheitsbild machen zu können.
Bei der Alkoholkrankheit werden zwei Formen unterschieden. Die ICD-10 unterscheidet zwischen dem Alkoholmissbrauch „schädlicher Gebrauch“ (F10.1) und der Alkoholabhängigkeit (F10.2).
(a) Alkoholmissbrauch „schädlicher Gebrauch“ (ICD-10: F10.1)
Für die Diagnose muss der Substanzgebrauch ursächlich für die körperlichen und psychischen Probleme sein. Typische Merkmale sind:
- eingeschränkten Urteilsfähigkeit
- gestörten Verhalten in zwischenmenschlichen Beziehungen
Der Gebrauch besteht mindestens seit einem Monat oder trat wiederholt in den letzten zwölf Monaten auf und die Art der Schädigung sollte klar bezeichnet werden können.
(b) Alkoholabhängigkeit (ICD-10: F10.2)
Für die Diagnose Alkoholabhängigkeit sollten mindestens drei oder mehr der folgenden Kriterien sollten zusammen mindestens einen Monat lang bestanden haben:
- Starkes Verlangen Alkohol zu konsumieren
- Verminderte Kontrolle über den Alkoholgebrauch
- Körperliche Entzugssymptome, wie Schwitzen oder Zittern
- Toleranzentwicklung gegenüber dem Alkohol
- Vernachlässigung von Angehörigen oder Interessensbereichen wegen des Alkoholgebrauchs. Die Droge wird zum allesbeherrschenden Lebensmittelpunkt.
- Anhaltender Substanzgebrauch trotz Bewusstsein für die schädlichen Folgen
Die Alkoholkrankheit ist kein charakterlicher Mangel, sondern eine ernstzunehmende, schwerwiegende Erkrankung, deshalb gehört ihre Behandlung in die erfahrenen Hände Facharztes.
Behandlung
Als erster Ansprechpartner für eine Behandlung bietet sich in der Regel immer der Hausarzt an. Allerdings gibt es bei Alkoholsucht auch andere mögliche Anlaufstellen, wie Psychiater, öffentliche Hilfsorganisationen, Beratungsstellen oder Vereine.
Die Behandlung einer Alkoholsucht unterteilt sich in vier Phasen:
- Vorbereitungsphase
- Entzugs- oder Entgiftungsphase
- Entwöhnungsphase
- Nachsorgephase
Wichtig:
Bei einem Alkoholmissbrauch „schädlicher Gebrauch“ (ICD-10: F10.1) entfällt im Gegensatz zur Alkoholabhängigkeit (ICD-10: F10.2) die Phase des Entzugs. Die Phasen der Entwöhnung und Nachsorge finden in der Regel ambulant statt – meist in Form einer Psychotherapie oder als regelmäßige Einzel- oder Gruppengespräche in einer Suchtberatungsstelle.
Je nach Schwere der Symptomatik kommen unterschiedliche ambulante und stationäre Behandlungsmaßnahmen zum Entzug und zur Entwöhnung in Frage, die immer aufeinander abgestimmt und medizinische, psychologische sowie soziale Aspekte im Blick haben sollten.
1. Vorbereitungsphase
In der ersten Phase, der sogenannten Vorbereitungsphase, geht es darum, die Therapie zu planen und zunächst eine Motivation zur Therapie zu erreichen.
Die Motivation stellt bei der Alkoholabhängigkeit eines der wichtigsten Elemente zur nachhaltigen Veränderung des Trinkverhaltens dar. Oftmals sind die Patienten zwischen dem Wunsch nach einer Veränderung und dem Wunsch, doch weiter zu trinken, hin- und hergerissen. Daher kann es innerhalb der Therapie auch immer wieder zu Krisen oder kleinen bzw. größeren Rückfällen kommen, die die Betroffene zurückwerfen. Die Motivation dient nun dazu, den Alkoholkranken vom Durchhalten auch schweren Zeiten zu überzeugen.
Meist wird dazu die sogenannte motivierende Gesprächsführung (nach Miller und Rolnick, 2002) eingesetzt. Hier zeigt der Therapeut einerseits, dass er den Patienten und seine Einstellungen zum Alkoholkonsum versteht.
Gleichzeitig versucht er aber auch, gemeinsam mit dem Patienten Widersprüche zwischen seinem Trinkverhalten und seinen wichtigen Zielen und Werten aufzudecken und ihn so zu Veränderungen zu motivieren. Der Therapeut betont immer wieder, dass der Patient selbst entscheiden muss, was er verändern will. Und fördert im Anschluss daran die Selbstwirksamkeitserwartung des Patienten, das heißt, er zeigt dem Patienten, dass eine Veränderung tatsächlich möglich ist und er die Fähigkeiten besitzt, um sein Trinkverhalten und damit letztlich sein Schicksal zu verändern.
2. Entzugs- oder Entgiftungsphase
In der zweiten Phase, der so genannte Entzugs- oder Entgiftungsphase, findet der körperliche Alkoholentzug statt. Diese Phase dauert etwa drei bis sieben Tage und findet vor der eigentlichen Therapie statt. Oftmals treten bei der Entgiftung starke körperliche Entzugserscheinungen auf, sodass der Entzug ärztlich überwacht – meist stationär (a), in leichten Fällen auch ambulant (b) – und mit Unterstützung von Medikamenten (c) durchgeführt werden muss.
a. Ambulanter Entzug
In leichteren Fällen ist ein Entzug bzw. Entgiftung auch ambulant, durch einen niedergelassenen Facharzt, möglich. Der Patient erscheint über einen bestimmten Zeitraum täglich zur Atemkontrolle auf Alkohol. Des Weiteren überprüft der Arzt Entzugssymptome wie Zittern, Schwitzen, Konzentrationsprobleme und hohen Blutdruck. Am Ende des Entzugs wird meist noch ein Urintest gemacht, weil dieser Alkoholreste deutlich länger nachweisen kann, um so sicherzustellen, dass die Entgiftung abgeschlossen ist.
b. Stationärer Entzug
In schwereren Fällen muss stationär entgiftet werden, da die Betroffenen einerseits den Alkoholverzicht aus eigener Kraft nicht schaffen und andererseits beim Entzug das gefährliche Delirium tremens auftreten kann, was mit Ängsten, Verwirrung und Halluzinationen einhergehen.
Unter stationärer ärztlicher Aufsicht kann das Delirium medikamentös abgefangen und rechtzeitig behandelt werden.
c. Medikamentöse Behandlung
Die Behandlung mit Medikamenten spielt vor allem in der Phase des Entzugs eine wichtige Rolle. Bei mittleren bis schweren Entzugserscheinungen wird häufig das Medikament Clomethiazol eingesetzt. Bei schweren Entzugserscheinungen wie Wahnvorstellungen und Halluzinationen oder einem Delir wird meist ein hochpotentes Neuroleptikum gegeben.
Daneben können auch beruhigende Antidepressiva und Benzodiazepine in der akuten Phase der Entgiftung zum Einsatz kommen, um psychische Entzugssymptome zu lindern.
In der Zeit nach dem Entzug werden zum Teil Medikamente gegeben, die das Verlangen nach Alkohol (das so genannte Craving) vermindern.
Typische Medikamente sind
- Naltrexon: Es mindert die positive Wirkung von Alkohol und dient so der Rückfallprophylaxe.
- Disulfiram: Es bewirkt eine starke Unverträglichkeit von Alkohol. Der Betroffene leidet beim Trinken von Alkohol unter Kopfschmerzen, Übelkeit und Erbrechen.
3. Entwöhnungsphase
In der dritten Phase, der sogenannten Entwöhnungs- und Rehabilitationsphase geht es darum, den Betroffenen durch umfassende Maßnahmen körperlich, psychisch und sozial zu stabilisieren.
Um aus der Alkoholsucht herauszufinden, muss man sich von Grund auf neu aufstellen, d.h. alte Gewohnheiten ablegen, die Ursachen der Sucht erkennen und neue Wege finden, um mit Konflikten und Stress.
Eine Entwöhnungstherapie setzt sich immer aus verschiedenen Bausteinen zusammen, welche die unterschiedlichen Aspekte der Sucht anspricht. Die Therapie besteht dabei aus einer Kombination von Einzelgesprächen und Gruppentherapie. Ergänzend werden dann noch Trainings zum Stressmanagement und zur Achtsamkeit in die Behandlung eingebaut.
(1) Kognitive Verhaltenstherapie
Eine Suchtbehandlung basiert meist auf eine Kognitiven Verhaltenstherapie. Die zentralen Aspekte bei dieser Therapieform sind die motivierende Gesprächsführung und Maßnahmen zur Vorbeugung von Rückfällen. Dabei erarbeitet der Therapeut zunächst gemeinsam mit dem Patienten Ziele für die Therapie erarbeiten und anschließend konkrete Schritte durchführen, um diese Ziele zu erreichen. So können Ursachen für den Alkoholmissbrauch aufgedeckt und behoben werden. Außerdem werden die Vor- und Nachteile des bisherigen Alkoholkonsums erarbeitet und den Vor- und Nachteilen einer Abstinenz gegenübergestellt.
In der Einzeltherapie erarbeitet der Therapeut intensiv mit dem Patienten daran neue Denk- und Verhaltensmuster zu entwickeln und so vom automatischen Griff zur Flasche wegzukommen.
Der zweite zentrale Baustein bei der Entwöhnungs- und Rehabilitationsphase ist die Gruppentherapie.
Die Erfahrung, andere, Menschen zu treffen, die ebenfalls mit der Sucht leben müssen, hilft dem Betroffenen Schamgefühle abzubauen. Er merkt so, dass er mit seinem Problem nicht allein ist. Im gegenseitigen Austausch können die Patienten von Tipps und Bewältigungsstrategien der anderen profitieren und sich gegenseitig Mut machen und unterstützen.
(2) Familien- oder Systemische Therapie
Wenn jemand von einer Alkoholsucht betroffen ist, wirkt sich dies immer auch auf die Beziehungen zu nahestehenden Menschen, wie Ehepartnern, Kindern oder Eltern aus.
Oftmals besteht dann eine sogenannte Co-Abhängigkeit: Der Angehörige hilft dem Kranken.
So nehmen beispielsweise viele Angehörige dem Betroffenen Aufgaben ab, die er nicht mehr bewältigen kann, oder schützen ihn vor negativen Konsequenzen des Alkoholkonsums – zum Beispiel, indem sie ihn beim Arbeitgeber krankmelden oder seine Krankheit vor anderen decken. Dadurch tragen sie allerdings indirekt dazu bei, die Abhängigkeit aufrecht zu erhalten.
Neben dieser Co-Abhängigkeit können sich gleichzeitig für viele Familienmitglieder durch die ständigen Belastungen oft selbst psychisch Probleme entwickeln. Deshalb ist es bei jeder Therapieform sinnvoll, auch die Angehörigen mit einzubeziehen.
Eine Familientherapie trägt in diesen Fällen dazu bei, die entstandenen Konflikte anzusprechen und aufzudecken, um so einen besseren Umgang zwischen den Familienmitgliedern zu entwickeln und bestehende Spannungen abzubauen.
(3) Achtsamkeitstraining
Bei Achtsamkeitsübungen richtet der Patient seine volle Aufmerksamkeit auf das Hier und Jetzt. Er lernt, seine Gefühle, positive wie negative, bewusst wahrzunehmen. So kann der Betroffene zum Beispiel einen drohenden Rückfall frühzeitig erkennen und dem entgegensteuern.
(4) Stressreduktion
Stress ist bei den meisten Alkoholkranken oftmals eine ursächliche Problematik und immer wieder ein Auslöser von Rückfällen. Senken Sie daher ihr Stresslevel, d.h. gönnen Sie sich im Alltagsstress immer wieder kleine Ruhepausen. Schlafen Sie ausreichend und verzichten Sie auf Koffein. Auch Sport kann Ihnen helfen, Stress abzubauen.
Ebenfalls hilfreich kann das Erlernen einer Entspannungsmethode wie das Autogene Training oder die Progressive Muskelentspannung nach Jacobson sein.
4. Nachsorge
In der letzten Phase, der sogenannten Nachsorge, geht es darum, die Behandlungserfolge zu stabilisieren und eine langfristige Versorgung des Betroffenen sicherzustellen, um auch mit Rückfällen (a) umgehen zu können. Für viele ist der regelmäßige Besuch einer Selbsthilfegruppe (b) hilfreich, um langfristig abstinent zu bleiben.
a. Umgang mit Rückfällen
Alkoholismus lässt sich nicht „heilen“. Wer einmal alkoholabhängig war, behält das Risiko rückfällig zu werden sein, ganzes Leben lang. Deshalb wird in der Therapie auch großer Wert daraufgelegt, wie der Patient reagieren kann, wenn es zu einem „Ausrutscher“ kommt, so dass er dadurch nicht vollständig in sein altes Trinkverhalten zurückfällt.
Denn Rückfälle sind nicht selten und es ist daher wichtig, dass die Betroffenen diese nicht als persönliches Versagen, sondern als Teil des Lernprozesses betrachten. Wichtig ist es, dann zu erkennen, welche Auslöser es für den Rückfall gab, um diese künftig rechtzeitig abzuwenden.
b. Selbsthilfegruppen
Selbsthilfegruppen wie die „Anonymen Alkoholiker“ können wesentlich dazu beitragen, den Therapieerfolg bzw. eine Abstinenz langfristig aufrecht zu erhalten. Durch die regelmäßigen Treffen bleibt das Thema Alkoholabhängigkeit beim Betroffenen präsent. Dies schützt ihn wiederum vor Rückfällen. Außerdem findet er in der Gruppe Rückhalt und ein Verständnis, das Nichtbetroffene selten aufbringen können.
Aus diesem Grund raten wir allen Betroffenen, gegen Ende oder im Anschluss an eine Therapie langfristig eine Selbsthilfegruppe zu besuchen.
Ziele innerhalb einer ambulanten Behandlung
- Motivationsförderung, um eine Entzugs- und Entwöhnungsbehandlung durchzustehen
- Psychoedukation über die Krankheit und Vergegenwärtigung der langfristigen negativen Folgen des Konsums
- Kognitive Umstrukturierung von Bagatellisierungstendenzen und verzerrten Erwartungen an den Konsum
- Förderung Krankheitseinsicht, Konfrontation mit der Angehörigen-Sicht, Einholen sozialer Unterstützung
- Rückfallprophylaxe
- Verbesserung von Emotionsregulation durch Achtsamkeitstraining
- Aufbau positiver Aktivitäten: Tages- und Wochenplan, Alltagstrukturierung
- Aufbau von Stressmanagementfähigkeiten
- Erlernen von Entspannungsverfahren
Zum Umgang mit Spannungszuständen eignet sich ein sogenanntes „Skill“-Training. Dabei werden Fertigkeiten (Skills) erlernt, die in akuten Anspannungszuständen einen sofortigen Spannungsabbau bewirken.
Krankheitsverlauf und Prognose
Beim Alkohol ist der Übergang vom schädlichen Gebrauch zur Sucht ist fließend. Anfangs noch als Hilfsmittel, um positive Gefühle zu erzeugen, Ängste und Unsicherheit zu lindern oder Probleme auszublenden, entpuppt sich der Alkohol im Laufe der Zeit zu einem scheinbaren Allheilmittel für die Probleme des Betroffenen. So entsteht dann auch die psychische Abhängigkeit.
Aufgrund des Konsums vernachlässigt der Betroffene sein Sozialleben und berufliche Pflichten zunehmend. Der Alkohol wird zum Lebensmittelpunkt. Steht kein Alkohol zur Verfügung, entwickelt sich ein starkes Verlangen danach. Dieses psychische Verlangen führt dann unweigerlich zu einer körperlichen Abhängigkeit. Die sich bei einer „Durststrecke“ durch Schweißausbrüche oder Zitteranfälle bemerkbar macht.
Den meisten Betroffenen gelingt es nur mithilfe einer Therapie, die Alkoholsucht zu überwinden. Doch selbst nach erfolgreicher Therapie wird ein Teil der Patienten nach einiger Zeit wieder rückfällig. So werden nach einer stationären Therapie etwa 50 Prozent der Patienten mit einer Alkoholsucht im Lauf von ein bis zwei Jahren wieder rückfällig, nach einer ambulanten Therapie sind es 60 Prozent.
Ohne Therapie ist die durchschnittliche Lebenserwartung eines Alkoholikers um zwölf Jahre vermindert. Häufigste Todesursache sind Suizid, Unfälle, Leberversagen, Herzerkrankungen und Krebs.
Wer an einer Alkoholabhängigkeit leidet, sollte sich immer bewusst machen, dass seine Erkrankung nicht „geheilt“ werden kann, sondern zum stetigen Begleiter wird. Selbst wenn jemand sehr lange Zeit abstinent gelebt hat, kann es auch nach Jahren oder Jahrzehnten wieder zu einem Rückfall kommen. Dies bedeutet, dass Sie eine hohe Motivation brauchen und sich ständig darum bemühen müssen, „trocken“ zu leben.
Häufigkeit
In Deutschland haben etwa 9,5 Millionen Menschen einen riskanten – also gesundheitsgefährdenden – Alkoholkonsum. 1,8 Millionen sind alkoholabhängig. Dabei sind etwa 70 Prozent der Alkoholabhängigen Männer und etwa 30 Prozent Frauen davon betroffen.
Nach Angaben des Statistischen Bundesamtes ist die Krankheitsdiagnoseklasse „Psychische- und Verhaltensstörungen durch Alkohol“ bei Männern der häufigste Behandlungsanlass in Krankenhäusern.
Das Risiko, dass sich ein problematisches Trinkverhalten entwickelt, ist in der Jugend und im frühen Erwachsenenalter (bis zum 25. Lebensjahr) am höchsten. Im Alter von 12 bis 16 Jahren trinken die meisten Jugendlichen zum ersten Mal Alkohol. Ihren ersten Rausch erleben die meisten im Alter von 15 Jahren. Häufig trinken Jugendliche bis zum 25. Lebensjahr regelmäßig Alkohol. Danach nimmt der Alkoholkonsum häufig wieder ab.
Typisch für eine Alkoholproblematik ist, dass sie häufig zusammen mit anderen psychischen Störungen auftritt. Am häufigsten kommen dabei Depressionen, Angststörungen, Borderline-Persönlichkeitsstörungen und Medikamentenmissbrauch vor. Diese können eine Folge des Alkoholproblems sein – sie können aber auch schon vorher bestanden und dann möglicherweise das problematische Trinken ausgelöst haben.
Kostenübernahme
Gesetzlich Versicherte: Die Alkoholsucht ist seit 1968 als Krankheit anerkannt und wird daher von Krankenkassen, später vom Rententräger, beispielsweise der Bundesversicherungsanstalt für Angestellte, übernommen. Sie haben also die Möglichkeit, einen Antrag auf Kostenerstattung durch die Krankenversicherung zu stellen. Wird dieser genehmigt, erstattet Ihnen die Kasse die Kosten.
Privat Versicherte: Bei der Kostenübernahme durch die private Krankenversicherung kommt es auf Ihren abgeschlossenen Vertrag an. Bitte schauen Sie in Ihrem Vertrag nach oder erkundigen Sie sich telefonisch bei Ihrer Versicherung, ob die Kosten von dieser übernommen werden oder nicht.
Für weitere Informationen bezüglich der Kosten nehmen Sie bitte Kontakt mit mir auf. Ich stehe Ihnen auch gerne beratend bei der Antragsstellung für die Krankenversicherung zur Seite.
Quellen und Lesetipps:
- Barnowski-Geiser: Vater, Mutter, Sucht: wie erwachsene Kinder suchtkranker Eltern trotzdem ihr Glück finden.
- Flassbeck: Ich will mein Leben zurück! Klett-Cotta.
- Die Deutsche Hauptstelle für Suchtfragen stellt eine Reihe von Broschüren und Informationsmaterialien bereit, die über Trinkmengen und Konsum von Alkohol informieren: www.dhs.de
- Schreiber: Nüchtern – über das Trinken und das Glück, Suhrkamp
- Lindenmeyer: Lieber schlau als blau, Beltz PVU.
- Schneider: Die Suchtfibel, Schneider Verlag.
- Alkoholismus: Warnsignale, Vorbeugung, Therapie (Wilhelm Feuerlein, C.H.Beck, 2008)
Jetzt Termin vereinbaren
Wichtig: Felder mit einem * sind Pflichtfelder.
