Essstörungen
Warum Sie mich auswählen sollten:
- Maßgeschneiderte Behandlung
- Modernsten Behandlungsmethoden
- Höchste Qualitätsstandards
- Ganzheitlicher Ansatz
- Flexible Terminvergabe


Essstörungen
Erbrechen, Fressattacken oder hungern – die Essstörung hat viele hässliche Gesichter. Doch so unterschiedlich sich Magersucht, Bulimie, Binge-Eating oder Fettleibigkeit auswirken, ist ihnen eins gemein: Die Gedankenwelt der Betroffenen dreht sich ständig ums Thema „Essen“. Ob es nun das Zählen von Kalorien, das Verschlingen von Essensbergen oder die Einnahme von Abführmittel ist, das Essen verliert für den Betroffenen seine Normalität.
Essstörungen gehören zur Gruppe der psychosomatischen Erkrankungen. Sie sind Verhaltensstörungen, die meist mit ernsthaften und langfristigen Gesundheitsschäden einhergehen.
Besonders schwerwiegende Symptome der Essstörungen wie extremes Untergewicht oder übermäßiges Erbrechen können zu körperlichen Folgeschäden wie z.B. Nierenversagen, Herzrhythmusstörungen, Magenschädigungen und sogar zum Organversagen und damit zum Tod der betroffenen Personen führen.
In Deutschland leiden mehr als eine halbe Million Menschen an einer Essstörung. Dabei sind Frauen deutlich häufiger betroffen als Männer. Bei ihnen erkranken zwischen 1-9 % der 12-35-jährigen an einer der drei Störungsformen, aber auch bei den Männern nimmt die Erkrankung in den letzten Jahren weiter zu.
Oft dauert es Monate oder sogar Jahre, bis Essstörungen erkannt und behandelt werden. Je früher der Betroffene sich jedoch Hilfe sucht, desto größer ist die Wahrscheinlichkeit für eine erfolgreiche Behandlung.

Autor: Marta Mustermann
Position: Psychologin
Aktualisiert: 29.04.2021
Inhaltsverzeichnis
Was ist eine Essstörung?
Von einer Essstörung spricht man, wenn sich Betroffene gedanklich und emotional übermäßig mit den Themen der Nahrungszufuhr, des Körpergewichts und dessen Kontrolle beschäftigt. Das Hauptmerkmal der Essstörung stellt dabei immer das abnorme Essverhalten dar.
Das Merkmal ist also immer ein abnormes Essverhalten, dass sogar zu einem Zwang übergehen kann. Die Gedanken kreisen ständig um Kalorien, Gewicht und Figur, bewusstes Essen und Genießen ist nicht mehr möglich.
Die Betroffenen halten dann meist strikte Diäten ein, um ihr Gewicht zu reduzieren. Ein Teil der Patienten neigt zu übermäßigen „Essattacken“, die als Kontrollverlust erlebt und durch Gegenmaßnahmen (Erbrechen, Abführmittel oder exzessiver Sport) reguliert werden sollen.
Die meisten – von einer Essstörung betroffenen – Menschen haben eine verzerrte Selbstwahrnehmung, sodass Sie trotz Normal- oder auch Untergewicht, sich als „zu dick“ wahrnehmen.
Alle Essstörungen stellen – neben der psychischen Belastung und dem Leidensdruck – für Betroffene auch ein erhebliches körperliches Gesundheitsrisiko dar. Schwerwiegende Symptome der Essstörungen wie extremes Untergewicht oder übermäßiges Erbrechen können zu körperlichen Folgeschäden wie z.B. Nierenversagen, Herzrhythmusstörungen, Magenschädigungen und sogar zum Organversagen und damit zum Tod der betroffenen Personen führen.
Essstörungen gehören zu den häufigsten Erkrankungen bei Mädchen und jungen Frauen. Sie entstehen durch ein komplexes Zusammenspiel verschiedener Faktoren. Biologische, psychische, familiäre und soziokulturelle Ursachen greifen ineinander und beeinflussen oder verstärken sich gegenseitig.
Die häufigsten Formen einer Essstörung sind:
- Anorexia Nervosa („Magersucht“)
- Bulimie (Ess-Brech-Sucht)
- Binge-Eating (Esssucht ohne Erbrechen)
- Adipositas („Fettleibigkeit“)
Häufig ziehen sich Menschen mit einer Essstörung von Freunden und Familie zurück. Vor allem junge Mädchen und Frauen sind betroffen, aber auch immer mehr Jungen und junge Männer leiden daran. Unbehandelt können Essstörungen schwere gesundheitliche Folgen haben und sogar zum Tod führen.
Formen von Essstörungen
Es gibt verschiedene Formen von Essstörungen, wobei Mischformen häufig und die Übergänge fließend sind. Die Häufigkeit von Essstörungen ist aufgrund der anzunehmenden Dunkelziffer nur schwer exakt zu bestimmen. Im Folgenden gehen wir auf die häufigsten Formen – Magersucht (1), Bulimie (2), Binge-Eating (3) und Adipositas (4) – näher ein.
(1) Anorexia Nervosa („Magersucht“)
Die Magersucht zählt zu den psychisch bedingten Essstörungen, die mit einer bewusst herbeigeführten Reduzierung von Gewicht einhergeht. Charakteristisch für die Magersucht ist ein extremer, selbst herbeigeführter Gewichtsverlust, durch Fasten, Erbrechen und Verwendung von Abführ- und/oder Entwässerungsmitteln.
Die körperlichen Symptome können neben einer drastischen Abmagerung auch Kreislaufstörungen, Blutarmut, Darmträgheit, Übelkeit oder Mangelerscheinungen an lebensnotwendigen Nahrungsbestandteilen sein. Langfristig können unter anderem Osteoporose und Unfruchtbarkeit auftreten; Für einen geringen Prozentsatz der Erkrankten kann die Magersucht sogar tödlich enden. Häufigste Todesursachen sind Herzversagen und Suizid.
Das Problem der Magersüchtigen ist ein verzerrtes Körperselbstbild: Sie finden sich auch dann noch „zu dick“, wenn sie schon stark untergewichtig sind. Deshalb versuchen sie auch mit aller Macht abzunehmen, um so das individuell erstrebte Körperbild zu erreichen. Allerdings ist diese Hoffnung vergebens, denn dem Magersüchtigen ist sein Erscheinungsbild nie gut genug.
Man bezeichnet diese verzerrte Realitätswahrnehmung als Körperschemastörung. Die Betroffenen definieren ihr „Wohlgefühl“ und Selbstwertgefühl hauptsächlich über ihr Gewicht.
Oftmals finden sich in der Biografie Betroffener Konflikte um Autonomie und Abhängigkeit, Abwehr einer problematischen Sexualität oder der unbewusste Wunsch, nicht erwachsen zu werden und in der Regression einer vermeintlich behüteten Kindheit zu verweilen.
Ab einem Body-Mass-Index kleiner als 17,5 oder einem Verlust von 15% des Körpergewichtes in einer kurzen Zeitspanne spricht man von Anorexie (Magersucht). Dabei sind überwiegend junge Mädchen und Frauen (ca. 90%) von der Krankheit betroffen, die meist im Alter zwischen 12 und 35 Jahren auftritt.
(2) Was versteht man unter Alkoholmissbrauch
Von einem Alkoholmissbrauch (auch „schädlicher Gebrauch“ genannt) spricht man, wenn bereits körperliche oder psychische Schäden aufgrund des Trinkens entstanden sind.
Das können zum Beispiel eine gestörte Urteilsfähigkeit oder Störungen des normalen Verhaltens sein, wie Vernachlässigung von Pflichten bei der Arbeit, zwischenmenschliche Konflikte, wiederholte Probleme mit dem Gesetz oder körperliche Gefährdungen (häufig Alkohol am Steuer).
(3) Bulimie Nervosa (Ess-Brech-Sucht)
Menschen, die unter einer Ess-Brech-Sucht (Bulimie) leiden, sind zwar meist normalgewichtig, haben aber große Angst vorm Dickwerden. Diese Angst treibt sie dazu ihr Essen zu erbrechen, exzessiv Sport zu treiben oder Abführmittel zu nehmen.
Dadurch wird der Körper wiederum in einen Mangelzustand versetzt, der bei den Betroffenen eine Heißhungerattacke auslöst. Während dieser Essattacken stopft der Betroffene wahllos kalorienreiche Nahrung – oft unzubereitet und unzerkaut – in sich rein, einmal ins Rollen gebracht, können so bis zu 10.000kcal in kürzester Zeit vertilgt werden. Es kommt danach wie es kommen muss; die Übelkeit tritt ein und das schlechte Gewissen plagt die Betroffenen.
Um dem Heißhungerattacke entgegenzuwirken und sich von den riesigen Nahrungsmengen wieder zu befreien, greift er dann zur Methode „Erbrechen“. Diese wird oft als entspannend empfunden.
Die Ursachen sind ähnlich vielfältig wie bei der Magersucht. Oftmals finden sich in der Biografie Betroffener Konflikte um Autonomie und Abhängigkeit, Selbstbehauptung, Trotz, Verweigerung, Abwehr einer problematischen Sexualität oder der unbewusste Wunsch, nicht erwachsen zu werden und in der Regression einer vermeintlich behüteten Kindheit zu verweilen.
Bulimie tritt mit einer Häufigkeit von 1–9% überwiegend bei Frauen auf – circa 9% der an Bulimie erkrankten sind Frauen. Das Durchschnittsalter der Betroffenen liegt bei 15–30 Jahren. Allerdings steigt in den letzten Jahren auch er Anteil bei Jungen und Männern stark an.
(4) Binge-Eating (Esssucht ohne Erbrechen)
Als Binge-Eating bezeichnet man episodisch – über sechs Monate hinweg mindestens zweimal pro Woche – auftretende Essanfälle, bei denen die Patienten vollkommen die Kontrolle darüber verlieren.
Binge-Eater verschlingen besonders schnell und ohne hungrig zu sein – bevorzugt zucker- und fetthaltige – Nahrungsmittel in Mengen, bis ein unangenehmes Völlegefühl eintritt. Nach einem solchen Fressanfall ekeln sich die Betroffenen vor sich selbst und schämen sich.
Im Gegensatz zur Bulimie werden aber keine Maßnahmen ergriffen, um einer Gewichtszunahme vorzubeugen. Binge-Eating-Patienten sind daher häufig übergewichtig oder sogar adipös.
Da Binge-Eating erst seit 1994 als eigenständiges Krankheitsbild im amerikanischen Klassifikationssystem psychiatrischer Störungen (DSM-IV) aufgenommen wurde, ist die Studienlage noch nicht ausreichend, um eine verlässliche Anzahl an Erkrankten abzubilden. Experten schätzen jedoch, dass 1-4 % der Bevölkerung betroffen sind. Damit ist die Binge-Eating-Störung erheblich verbreiteter als viele andere Essstörungen.
Auf drei erkrankte Frauen kommen etwa zwei erkrankte Männer. Im Gegensatz zur Bulimie und Magersucht ist die Differenz zwischen den Geschlechtern deutlich geringer.
(5) Adipositas („Fettleibigkeit“)
Als Fettleibigkeit wird die übermäßige Ansammlung von Fettdepots im Körper bezeichnet. Diese belasten den Körper schon durch die schiere Last, die er zu tragen hat und die mit Sauerstoff und Nährstoffen versorgt werden muss.
Fettleibigkeit gilt per se zwar noch nicht als eigenständige Erkrankung, ist aber mitursächlich für viele Folgeerkrankungen, wie Herz- und Kreislauf, Stoffwechselstörungen und Organbelastungen wie Fettleber.
Klinisch diagnostiziert man eine Adipositas bei einem Body-Mass-Index über 30. In den letzten Jahrzehnten hat sich die Fettleibigkeit rasant zu einem weltweiten Problem entwickelt. Die Deutsche Adipositas Gesellschaft schätzt, dass momentan rund 16 Millionen Menschen in Deutschland fettleibig sind.
Die Adipositas-Ursachen gehen dabei weit über zu viel Essen und zu wenig Bewegung hinaus. Eine ganze Reihe von Faktoren scheinen sich gegenseitig zu beeinflussen und zu verstärken. Die genauen Mechanismen sind aber bislang noch nicht vollständig geklärt.
Essstörungen sind von außen häufig schwer zu erkennen. Aus Scham oder Angst vor negativer Bewertung versuchen viele Betroffene ihr Essverhalten geheim zu halten bzw. ihr Untergewicht durch weite Kleidung zu verbergen.
Symptome
Die Symptome einer Essstörung, welche eine Indikation für eine psychotherapeutische Behandlung sind, können vielfältig sein. Magersüchtige machen ihren Selbstwert und ihr Wohlbefinden meist von ihrem Gewicht abhängig.
Im Folgenden zeigen wir die allgemeinen Symptome einer Essstörung und gehen dann auf die verschiedenen Formen einzeln ein.
Allgemeine Symptome:
- Ständige Kontrolle des Gewichts durch Wiegen oder Umfangmessung von Körperteilen
- Auslassen von einzelnen Gängen oder ganzen Mahlzeiten
- Zwanghaftes Kalorienzählen
- Verwendung von Appetitzüglern
- Exzessiver Konsum von Flüssigkeit vor den Mahlzeiten
- Vermeidung von Essen in Öffentlichkeit oder Gesellschaft
- Vermeidung von hochkalorischen, fetthaltigen oder kohlenhydratreichen Nahrungsmitteln
- Kauen und wieder Ausspucken von Nahrung
- Nutzung von einengenden Bauchgürteln oder beengender Kleidung
- Unkontrolliertes Essverhalten „stopfen“
Menschen mit einem gestörten Essverhalten sind ständig damit beschäftigt, ihr Körpergewicht zu kontrollieren und zu reduzieren. All ihre Gedanken kreisen zwanghaft, um die Themen Nahrung und Gewicht. Betroffene, die die Nahrungsaufnahme verringern oder verweigern, gehören dem sogenannten restriktiven Typus an.
Betroffene, die nach dem Essen Gegenmaßnahmen ergreifen, z.B. Erbrechen, Abführmittel nutzen oder exzessiv Sport treiben, gehören dem sogenannten Purging-Typus an.
Symptome bei Magersucht:
- Selbst herbeigeführter starker Gewichtsverlust (mindestens 15 Prozent unter dem Normalgewicht)
- Störungen im Hormonhaushalt
- Ausgeprägte Angst vor einer Gewichtszunahme trotz Untergewichts
- Verzerrte Wahrnehmung des eigenen Körpers
- Ständige, zwanghafte Beschäftigung mit dem eigenen Gewicht
- Innere Unruhe
- Stimmungsschwankungen
Da die Mangelernährung viele wichtige körperliche Funktionen beeinträchtigt, treten auch zahlreiche physische Beschwerden auf.
Physische Folgebeschwerden einer Magersucht:
- Ausbleiben der Monatsblutung
- Gesteigerter Bewegungsdrang
- Kreislaufprobleme
- Mangelerscheinungen durch Vitamin- und Mineralstoffmangel
- Muskelschwäche
- Haarausfall
- Sexuelle Lustlosigkeit
- Nieren- und Leberfunktionsstörungen
- Konzentrationsschwierigkeiten
- Entwicklungsverzögerung bei Kindern und Jugendlichen
- Hirnschwund
- Ausbleiben der Menstruation (an mindestens drei aufeinanderfolgenden Zyklen) und Unfruchtbarkeit
- Schilddrüsenunterfunktion
- Osteoporose
- Unfruchtbarkeit
- Verlangsamter Herzschlag sowie Herzrhythmus-Störungen
- Verstopfung (Obstipation)
- Frieren und Unterkühlung (Hypothermie)
- Trockene Haut
Die gravierenden Körperlichen Folgen macht die Anorexie zu einer der tödlichsten psychischen Erkrankungen. Eine Behandlung ist immer notwendig. Allerdings verweigern Betroffene aufgrund einer fehlenden Krankheitseinsicht häufig eine Behandlung.
Symptome bei Bulimie:
Nach dem Diagnostischen und Statistischen Manual Psychischer Störungen (DSM-V) gelten folgende Merkmale als Bulimie-Symptome.
- Wiederholte Episoden von Fressattacken
- Wiederholte Anwendung von unangemessenen, einer Gewichtszunahme entgegensteuernden Maßnahmen
- Die Fressattacken und das unangemessene Kompensationsverhalten treten mindestens drei Monate lang – Durchschnitt mindestens zweimal pro Woche – auf
- Figur und Körpergewicht haben einen übermäßigen Einfluss auf die Selbstbewertung
- Die Symptome treten nicht ausschließlich im Zusammenhang mit einer Magersucht auf.
- Andauernde Beschäftigung mit Essen
- Krankhafte Angst, dick zu werden
- Zahnschäden durch Magensäure
- Herzrhythmusstörungen und Muskelschwäche durch Elektrolytstörungen
- Schädigung der Darmwand
- Geschwollene Speicheldrüsen durch das häufige Erbrechen
- Osteoporose
- Stimmungsschwankungen, Schamgefühl, sozialer Rückzug
Eine Bulimie ist für Angehörige und Freunde nur schwer zu erkennen, denn – im Gegensatz zur Magersucht – haben die Menschen, die an Ess-Brech-Sucht leiden, meist Normal- oder nur leicht Untergewicht.
Symptome bei Binge-Eating:
Folgende Kriterien müssen nach dem aktuellen Diagnostischen und Statistischen Manual Psychischer Störungen (DSM-V) für die Diagnose Binge-Eating zutreffen:
- Wiederholte Episoden von Essanfällen
- Wesentlich erhöhte Essfrequenz
- Essen bis zu einem unangenehmen Völlegefühl
- Essen großer Nahrungsmengen, wenn man sich körperlich nicht hungrig fühlt
- Soziale Isolation aufgrund von Scham- und Ekelgefühlen über sein eigenes Essverhalten
- Schuldgefühle nach dem Essen
- Negatives Körperkonzept
- Unregelmäßige Ernährung
Die häufigste Begleiterkrankung von Binge-Eating ist Adipositas. 40 Prozent der Binge-Eating-Patienten sind stark übergewichtig. Als adipös gelten Menschen mit einem Body-Mass-Index von über 30.
Körperliche Folgebeschwerden des starken Übergewichts:
- Bluthochdruck
- Erhöhte Blutfettwerte
- Herzkreislaufstörungen, Herzschwäche und gesteigertes Herzinfarktrisiko
- Steigendes Schlaganfallrisiko
- Diabetes
- Arterienverkalkung
- Rücken-, Knie- und Gelenksschmerzen
- Atem- und Schlafstörungen
Symptome bei Adipositas:
Je ausgeprägter das Übergewicht ist und je länger es besteht, desto schwerwiegender sind in der Regel die körperlichen Beschwerden.
- Krankhafte Fettansammlung
- Gelenkverschleiß
- Sodbrennen (Reflux)
- Fettleber
- Gicht (Hyperurikämie)
- Gallensteinbildung
- Krampfadern
- Steigendes Thromboserisiko
- Rücken-, Knie- und Gelenksschmerzen
- Atem- und Schlafstörungen
- Bluthochdruck
- Erhöhte Blutfettwerte
- Herzkreislaufstörungen, Herzschwäche und gesteigertes Herzinfarktrisiko
- Steigendes Schlaganfallrisiko
- Diabetes
- Arterienverkalkung
Da jede körperliche Aktivität aufgrund des Gewichts sehr anstrengend ist und zu unangenehmer Atemnot führt, scheuen viele Menschen mit Adipositas körperliche Anstrengung. So geraten die Betroffenen in einen Teufelskreis aus Bewegungsmangel und Gewichtszunahme, der ihr Gewicht immer weiter nach oben treibt und sie mit der Zeit in einen lebensbedrohlichen Bereich bringt.
Ursachen
Die Ursachen für das Entstehen von Essstörungen sind multifaktoriell. Meist liegen einer Essstörung genetische (a), individuelle (b), familiäre (c) und soziokulturelle (d) Ursachen zugrunde.
a. Zu den biologischen Ursachen gehören der Einfluss von Hormonen und vererbte Faktoren. Dieser Einfluss wird auf 50% geschätzt. Darüber hinaus ließen sich bei Betroffenen neurobiologische Veränderungen feststellen (Störungen in dem System der Neurotransmitter, Neuropeptide, Neurotrophine und Sexualhormone).
b. Individuelle Ursachen sind unter anderem ein hoher Perfektionismus oder mangelndes Selbstwertgefühl. Auch traumatische Erlebnisse, wie der Verlust eines Partners oder einer Bezugsperson, hoher Leistungsdruck in Schule oder Ausbildung oder soziale Ausgrenzung, können zu einer Essstörung führen.
c. Zu den familiären Ursachen gelten beispielsweise psychische Erkrankungen eines Elternteils, Vernachlässigung, das Fehlen von positiven Vorbildern oder der hohe Leistungsanspruch der Eltern. Problematische Grundeinstellungen innerhalb der Familie erhöhen das Risiko erheblich an einer Essstörung zu erkranken.
d. Zu den soziokulturellen Ursachen zählen das durch die Medien geprägte Schönheitsideal sowie der Vergleich mit Freunden und Personen der Öffentlichkeit. Und der Druck durch die Peergroup.
Ursachen von Essstörungen auf einen Blick:
- Genetische Veranlagung: Der Einfluss liegt bei 50%
- Traumatische Kindheitserfahrungen: häufiger Vernachlässigung, sexuellen Missbrauch, Verlust eines Elternteils, Gewalt in der Familie.
- Fehlende Emotionsregulation: Das Essen dient als Belohnung oder Ablenkung von Problemen, es stellt ein Surrogat für fehlende emotionale Bewältigungsstrategien
- Gesellschaftlicher Druck: Schlankheitsideal, verzerrtes Schönheitsideal der Frau, sozialer Druck in der Peergroup
- Belastungen im Erwachsenenalter: Scheidung vom Partner, Tod einer nahestehenden Person, Arbeitsplatzverlust, Partnerkonflikte, existenzielle Sorgen
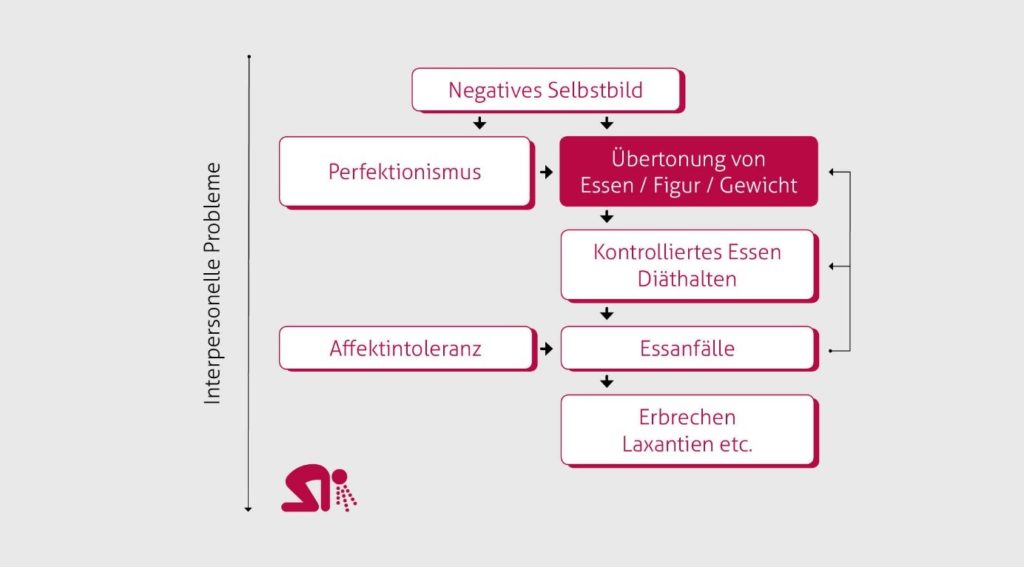
Bei der Essstörung Anorexia nervosa wird oftmals der anfängliche Gewichtsverlust bei betroffenen Patienten vom sozialen Umfeld sehr positiv aufgenommen. Schlägt die Begeisterung beim sozialen Umfeld später in Sorge um, haben Betroffene, das neue Verhalten bereits verinnerlicht. Plötzlich entsteht die Angst vor einem Kontrollverlust und Rückfall in ungeliebte Zeiten, dies führt bei Betroffenen zu einer weiteren Verschärfung ihres Verhaltens.
Entstehungsmodell der Anorexia Nervosa (nach Vocks&Legenbauer, 2005):
Diagnose und Untersuchungen
Die Diagnose einer Essstörung erfolgt immer erfolgt immer in enger Zusammenarbeit mit Ihrem behandelnden Arzt.
Bei einem Verdacht auf eine Essstörung können Sie zunächst Ihren Hausarzt aufsuchen. Dieser wird ein Gespräch mit Ihnen führen und anhand ihres Gewichts und ihrer Körpergröße den Body-Mass-Index berechnen.
Ein niedriger BMI ist typisch für die Magersucht, wiederum ein hoher BMI für die Binge-Eating-Störung. Menschen mit Bulimie haben oftmals einen BMI im Normalbereich. Im Anschluss daran werden meist Fragebögen – Eating Disorder Examination Questionnaire (EDE-Q), das Eating Disorder Inventory-2 (EDI-2) und das Strukturierte Inventar für Anorektische und Bulimische Essstörungen (SIAB) – eingesetzt.
Sollte sich der Verdacht erhärten, wird der Hausarzt Sie an ambulante Fachärzte oder eine Klinik weiterleitet. Diese führen eine genaue Diagnose durch und erstellen einen individuellen Behandlungsplan.
Da Essstörungen verschiedene Muster haben können, unterscheidet die ICD-10 zwischen jeder mehreren Formen, die alle eine eigene Diagnostik haben. Im Folgenden gehen wir auf Anorexia nervosa (F50.0), Bulimia nervosa (F50.2), Binge-Eating (F50.4 oder F50.9) und Adipositas (E65-E68) näher ein.
(1) Anorexia nervosa „Magersucht“ (ICD-10: F50.0)
Für die Diagnose muss ein Gewichtsverlust oder bei Kindern fehlende Gewichtszunahme vorliegen. Der Gewichtsverlust muss so gravierend sein, dass der Betroffene einen BMI von mindestens 15% unter dem normalen oder dem für das Alter und die Körpergröße erwarteten Gewicht. Darüber hinaus müssen folgende Anzeichen diagnostiziert werden:
- Der Gewichtsverlust ist selbst herbeigeführt durch Vermeidung von „fettmachenden“ Speisen.
- Selbstwahrnehmung als “zu fett“
- Starke Angst vor dem Dickwerden
- Störung der Libido bei Männern
- Ausbleiben der „Tage“ bei Frauen (mindestens seit 3 Monaten)
(2) Bulimia nervosa „Ess-Brech-Sucht“ (ICD-10: F50.2)
Für die Diagnose müssen häufige Episoden von Fressattacken (in einem Zeitraum von drei Monaten mindestens zweimal pro Woche), bei denen große Mengen an Nahrung in sehr kurzer Zeit konsumiert werden, vorliegen. Darüber hinaus müssen folgende Anzeichen diagnostiziert werden:
- Andauernde zwanghafte Beschäftigung mit dem Thema „Essen“
- Ergreifen von Maßnahmen gegen die Gewichtszunahme durch Fressattacken: (1) selbst induziertes Erbrechen, (2) Missbrauch von Abführmittel, (3) zeitweilige Hungerperioden, (4) Gebrauch von Appetitzüglern, Schilddrüsenpräparaten oder Diuretika.
- Selbstwahrnehmung als “zu fett“
- Starke Angst vor dem Dickwerden
(3) Binge-Eating „Esssucht ohne Erbrechen“ (ICD-10: F50.4 oder F50.9)
Für die Diagnose muss mindestens ein Essanfall pro Woche über einen Zeitraum von mindestens drei Monaten vorliegen. Darüber hinaus müssen folgende Anzeichen diagnostiziert werden:
- Leiden infolge des Binge-Eatings
- Keine Kompensation
- Während des Essanfalls: Kontrollverlust und Verzehr einer großen Nahrungsmenge
Zusätzlich müssen mindestens drei der folgenden Symptome auftreten:
- Hastiges Essen („Schlingen“).
- Essen bis zu starkem Völlegefühl.
- Essen großer Nahrungsmengen ohne körperlichen Hunger
- Alleinessen (aus Scham)
- Nach dem Essanfall: Ekel über sich selbst, Schuldgefühle und/oder Depression.
(4) Adipositas „Fettleibigkeit“ (ICD-10: E65-E68)
Wer einen BMI von 30 oder mehr hat, ist adipös. Der Arzt wird sich bei Adipositas ausführlich nach der Krankheitsgeschichte und den bisherigen Lebensgewohnheiten erkundigen (v.a. nach der Ernährung, dem Essverhalten, familiären und beruflichen Umfeld, körperlichen Aktivitäten).
Mithilfe dieser Informationen kann er später einen geeigneten Therapieplan erstellen. Um die Ursachen für das Übergewicht genau einzugrenzen und festzustellen, ob bereits Folgeerkrankungen vorliegen, wird in weiteren Untersuchungen ermittelt.
Letztlich kann eine profunde Diagnose nur durch einen erfahrenen Arzt oder Psychotherapeuten gestellt werden. Sofern Sie den Verdacht haben, an einer Panikstörung zu leiden, sollten Sie unbedingt einen Arzt oder Psychotherapeuten aufsuchen.
Behandlung
Die erste Anlaufstelle für Essstörungen ist ein Psychotherapeut oder eine Spezialambulanz für Essstörungen. Abhängig von der Art und Schwere der Essstörung kann die Therapie dann ambulant, tagesklinisch oder stationär erfolgen.
Die Grundvoraussetzung für eine Behandlung ist aber zunächst, dass der Betroffene eine Einsicht in seine Krankheit entwickelt und die Hoffnung, das Problem alleine in den Griff zu bekommen, aufgibt.
Da Essstörungen viele verschiedene Ursachen haben und sich auf verschiedene Lebensbereiche auswirken, ist fast immer eine multiprofessionelle Begleitung durch verschiedene Experten notwendig.
Die ambulante Betreuung in meiner Praxis beachtet diesen Umstand, indem wir im Rahmen der Behandlung auf ein Zusammenwirken von medizinischer Begleitung, Psychotherapie, Ernährungsberatung und bei Bedarf weiteren Interventionen, wie z.B. ambulanten Gruppen oder sozialpädagogischer Begleitung setzen.
Eine Behandlung in meiner Praxis ist unter folgenden Bedingungen möglich:
- BMI über 15, bzw. über der 3. Altersperzentile bei Kindern und Jugendlichen
- regelmäßige Gewichtszunahme bei Untergewicht
- keine schwere bulimische Symptomatik (z.B. schwere Essanfälle, sehr häufiges Erbrechen, starker Abführmittelmissbrauch)
- Krankheitseinsicht und Motivation zur Veränderung
- keine körperlichen Komplikationen
- keine Suizidalität, schwere Selbstverletzung oder andere psychische oder physische Komorbiditäten
- stützendes soziales Umfeld
Welche Therapie genau in Frage kommt, hängt von der individuellen Symptomatik und Situation ab. Eine Einschätzung kann immer nur nach einer ärztlichen Diagnostik erfolgen und muss in einem ausführlichen Beratungsgespräch geklärt werden.
Allerdings liegt das Hauptaugenmerk jeder Behandlungsmethode in der Beseitigung der Essstörungssymptome – Erbrechen, Hungern, Essanfälle – und weiterer psychischer Beschwerden – Selbstwertprobleme, soziale Integration.
Ziele
- Motivation zur Gewichtsnormalisierung
- Förderung von gesundem Essverhalten
- Erreichen eines Normalgewichts und die Wiederherstellung der körperlichen Gesundheit.
- Psychoedukation und Ernährungsberatung, sodass der Patient über normale Essensmengen und körperliche Folgen der Mangelernährung aufgeklärt wird
- Soziale Kompetenz- und Problemlösetrainings
- Förderung von Genussfähigkeit und Selbstfürsorge.
- Rückfallprophylaxe
Besonders bei jungen Patienten ist es wichtig, das familiäre Umfeld in die Therapie mit einzubeziehen. Auch Angehörige lernen so die Essstörung zu verstehen und können die betroffene Person besser unterstützen.
Kostenübernahme
Die drei Essstörungen (Magersucht, Bulimie, Binge-Eating-Syndrom) sind von der Bundespsychotherapeutenkammer als psychische Erkrankungen anerkannt. Damit werden die Kosten für gesetzlich Versicherte von den Krankenkassen übernommen, falls eines der drei Therapieverfahren (Psychoanalyse, tiefenpsychologisch fundierte Psychotherapie oder Verhaltenstherapie) angewendet wird. Allerdings ist die Anzahl der Stunden, die finanziert werden, begrenzt.
Bei der Kostenübernahme durch die private Krankenversicherung kommt es auf Ihren abgeschlossenen Vertrag an. Bitte schauen Sie in Ihrem Vertrag nach oder erkundigen Sie sich telefonisch bei Ihrer Versicherung, ob die Kosten von dieser übernommen werden oder nicht.
Für weitere Informationen bezüglich der Kosten nehmen Sie bitte Kontakt mit mir auf. Ich stehe Ihnen auch gerne beratend bei der Antragsstellung für die Krankenversicherung zur Seite.
Häufigkeit
In Deutschland leiden mehr als eine halbe Million Menschen unter einer Essstörung. Es gibt verschiedene Formen von Essstörungen, wobei Mischformen häufig und die Übergänge fließend sind.
Die Häufigkeit von Essstörungen ist aufgrund der anzunehmenden Dunkelziffer nur schwer exakt zu bestimmen. Man geht davon aus, dass circa 1-9% der Frauen von einer Essstörung betroffen sind, wobei das typische Alter zwischen 12-35 Jahren liegt.
Auch die Zahl der jungen Männer, die an einer Essstörung erkranken, ist in den vergangenen Jahren stark angestiegen, inzwischen sind 15-20% der Erkrankten männlich; die Krankheit tritt bei Ihnen oftmals erst zwischen dem 18. – 25. Lebensjahr auf.
Besonders erschreckend ist der Trend, dass die Erkrankungen bei Frauen in einem immer jüngeren Alter entstehen. Rund 33% der 14- bis 17-jährigen Mädchen zeigen erste Symptome einer Essstörung, bei den Männern tritt die Erkrankung oftmals erst im späteren Alter auf.
Krankheitsverlauf und Prognose
Die Erfolgsaussichten einer Therapie liegen nach Angaben der Deutschen Gesellschaft für Essstörungen bei etwa 50 Prozent. Häufig gehen die Essstörungen ineinander über oder wechseln sich ab, sodass der Krankheitsverlauf nur schwer zu prognostizieren ist.
Dementsprechend lassen sich Betroffene nicht immer eindeutig einer der Kategorien zuordnen. Beispielsweise entwickeln rund 20 Prozent der Magersüchtigen eine Bulimie und 25 Prozent eine chronische Anorexie. Rund 30 Prozent der Bulimiker entwickeln eine chronische Form.
Unter den Essstörungen gilt Magersucht als besonders gefährlich. Innerhalb von 10 Jahren sterben 5 Prozent der Betroffenen an dieser Essstörung. Mit 40 Prozent liegt die Erfolgsquote von Magersucht-Therapien deutlich unter der von Bulimie. Bei Bulimie sind 5 Jahre nach einer Therapie etwa 50 Prozent der Betroffene ohne Symptome.
Diese Zahlen verdeutlichen einerseits, dass mit schnellen Erfolgen nicht zu rechnen ist. Vielmehr ist die Therapie von Essstörungen ein Prozess, der sich über viele Monate und sogar Jahre hinziehen kann.
Besonders wichtig für den Heilungserfolg ist die enge und vertrauensvolle Zusammenarbeit mit einem erfahrenen Therapeuten. Denn nur dieser, kann die Symptome erkennen und den richtigen Therapieplan auf Ihre Bedürfnisse maßschneidern.
Quellen und Lesetipps
- Brunhoeber: Keine Angst vorm Spiegel, Sillwasser-Verlag
- Ettrich & Pfeiffer: Anorexie und Bulimie: zwischen Todes-Sehnsucht und Lebens-Hunger, Urban & Fischer.
- Guldenschuh: Wege aus der Essstörung: 56 Frauen berichten, Studien Verlag.
- Leibl & Leibl: Wenn die Seele hungert, Herder.
- Hoffmann, Hochapfel: Neurotische Störungen und Psychosomatische Medizin, 8. Auflage (2009) – Schattauer.
- Möller, H.-J., Laux G., Deister A.: Duale Reihe Psychiatrie und Psychotherapie, 4. Auflage (2009) – Thieme Verlag.
- Uexküll: Psychosomatische Medizin, Modelle ärztlichen Denkens und Handelns, 6. Auflage (2008) – Elsevier (Urban & Fischer).
- Fairburn: Ess-Attacken stoppen: ein Selbsthilfeprogramm, Huber.
- Fehér: Dann bin ich eben weg: Geschichte einer Magersucht, cbt.
- Franke: Wege aus dem goldenen Käfig, Beltz.
- Gloria R. Leon u. a.: Personality and Behavioral Vulnerabilities Associated with Risk Status for Eating Disorders in Adolescent Girls, Journal of Abnormal Psychology, Band 102, 1993.
- Daniel Goleman: Emotional Intelligence. Why It Can Matter More Than IQ. 1. Auflage. Bantam, New York 1995, S. 248.
Jetzt Termin vereinbaren
Wichtig: Felder mit einem * sind Pflichtfelder.
