Borderline
Warum Sie mich auswählen sollten:
- Maßgeschneiderte Behandlung
- Modernsten Behandlungsmethoden
- Höchste Qualitätsstandards
- Ganzheitlicher Ansatz
- Flexible Terminvergabe


Borderline
Zwischen Normalität und Krankheit, Zufriedenheit und Frust, ausgelassener Freude und tiefer Traurigkeit. Schwankend und wechselhaft. Impulsiv. Für Menschen mit einer emotional instabilen Persönlichkeit ist das Leben wie eine unkontrollierbare Achterbahnfahrt.
Bei Menschen mit emotional instabiler Persönlichkeitsstörung vom Borderline-Typ, kurz Borderline-Persönlichkeitsstörung (BPS) oder auch Borderline-Syndrom reicht oftmals ein minimaler Anlass und ihr emotionales Gleichgewicht kippt. Wut, Angst oder Verzweiflung übermannen sie dann schlagartig und oft unkontrollierbar.
Sie sind meist aggressiv und können nur schwer stabile Beziehungen zu anderen Menschen aufbauen. Ihr Denken ist schwarz-weiß: Sie schwanken zwischen Idealisierung und Herabwertung ihrer Mitmenschen, Angst vor Nähe und Verlassenheitsängsten. Selbstverletzendes Verhalten und Suizidversuche sind nicht selten Folgen der belastenden Persönlichkeitsstörung.
In Deutschland leiden etwa 1,5 Prozent der Bevölkerung an Borderline. Die ersten Anzeichen treten meist schon im Jugendalter auf. Es scheinen etwa gleich viele Männer wie Frauen betroffen zu sein, auch wenn sich deutlich mehr Frauen in eine Therapie begeben. Die ersten Anzeichen treten meist schon im Jugendalter auf. Mehr als 60% der Betroffenen haben mindestens einen Suizidversuch in ihrem Leben verübt, was die Bedeutsamkeit einer Therapie unterstreicht.

Autor: Marta Mustermann
Position: Psychologin
Aktualisiert: 29.04.2021
Inhaltsverzeichnis
Was ist eine Borderline-Persönlichkeitsstörung (BPS)?
Bei der Borderline-Störung handelt es sich um eine Persönlichkeitsstörung, die durch Impulsivität und Instabilität von Emotionen und Stimmung, der Identität sowie zwischenmenschlichen Beziehungen charakterisiert ist.
Es handelt sich also um eine Störung der Emotionsregulation, die auf zwei Faktoren zurückgeführt werden kann: eine bestehende oder erworbene erhöhte emotionale Verletzbarkeit bei gleichzeitiger Unfähigkeit zur Kontrolle der eigenen Emotionen.
Die Borderline-Persönlichkeitsstörung gilt nach der Klassifikation der WHO als Unterform der emotional instabilen Persönlichkeitsstörung. Hervorzuheben ist die Komorbidität der BPS, was bedeutet, dass die Störung häufig zusammen mit anderen Persönlichkeitsstörungen auftritt.
Die Bezeichnung Borderline-Persönlichkeitsstörungen (borderline: „Grenzlinie) hat ihren Ursprung daher, weil man Betroffene nach psychoanalytischem Verständnis in eine Art Übergangsbereich von neurotischen und psychotischen Störungen ansiedelt, da Symptome aus beiden Bereichen vorliegen.
Inzwischen hat man herausgefunden, dass ein Zusammenspiel zwischen genetischen Faktoren und in vielen Fällen frühen traumatischen Erfahrungen für die Entstehung der Borderline-Störung verantwortlich ist. Über die Hälfte der Betroffenen berichtet von schwerwiegendem Missbrauch, über 60% von emotionaler Vernachlässigung, fast alle aber über ein soziales Umfeld, in welchem sie sich in hohem Maße als fremd, gefährdet und gedemütigt erlebt haben.
Betroffene erleben sich als Opfer ihrer eigenen heftigen Stimmungs- und Gefühlsschwankungen, was zu extremer innerlicher Anspannung führen kann, die dann als unerträglich erlebt wird. Daraufhin setzen viele selbstschädigende Verhaltensweisen ein, um diese Anspannung zu verringern. Beispiele sind Selbstverletzungen, Drogeneinnahme, häufig wechselnde Sexualpartner oder exzessive Geldausgaben. Vor allem Schmerz spüren viele während der extremen Spannungsphasen kaum oder nur sehr gering.
Menschen, die an einer Borderline-Persönlichkeitsstörung leiden, fühlen sich innerlich zerrissen, haben ein gestörtes Selbstbild und eine gestörte Körperwahrnehmung. Sie kranken an massiven Ängsten vor dem Alleinsein und instabilen Beziehungen. Durch die fehlende Emotionsregulation sind Betroffene nicht in der Lage sind, ihre alltäglichen Erlebnisse direkt emotional einzuordnen und dadurch zu verarbeiten. Sie wissen häufig gar nicht, wer sie selber wirklich sind oder wer sie sein möchten.
Im Falle einer Borderline-Erkrankung ist eine Therapie unverzichtbar, gerade das hohe Selbstmordrisiko (ca. 60%) zeigt, wie zwingend notwendig eine professionelle Behandlung ist.
Ursachen
Die Ursachen für das Entstehen einer Borderline Persönlichkeitsstörung sind vielfältig. Meist wird die Krankheit durch genetische, biologische und psychosoziale Faktoren bedingt werden.
Einen auffälligen Zusammenhang gibt es zwischen traumatischen Erfahrungen in der Kindheit und der Erkrankung am Borderline-Typus. So erlebten ein Großteil etwa 40-70 Prozent der Betroffenen in der Kindheit emotionalen, körperlichen oder sexuellen Missbrauch.
Fehlende emotionale Zuwendung und mangelnde Anerkennung durch wichtige Bezugspersonen führt dazu, dass Betroffene ihr Vertrauen in die Welt verlieren und diese deshalb häufig als unberechenbar und nur schwer einschätzbar wahrnehmen. So verlernen die Betroffenen bereits in jungen Jahren Gefühle wahrzunehmen, zu regulieren und Vertrauen in sich selbst und andere zu entwickeln.
Neben diesen psychosozialen Faktoren können aber auch erbliche Faktoren und Störungen im Gehirn als ursächlich für die Erkrankung sein. Fehlfunktionen in bestimmten Hirnregionen, die für Gefühlskontrolle, Angst und Aggressionen zuständig sind, können mitverantwortlich für die emotionale Instabilität der Borderline-Patienten, denn diese unterstützen beim Betroffenen eine Tendenz zu Impulsivität und emotionaler Feinfühligkeit.
Modell nach Bohus et al., 2013:
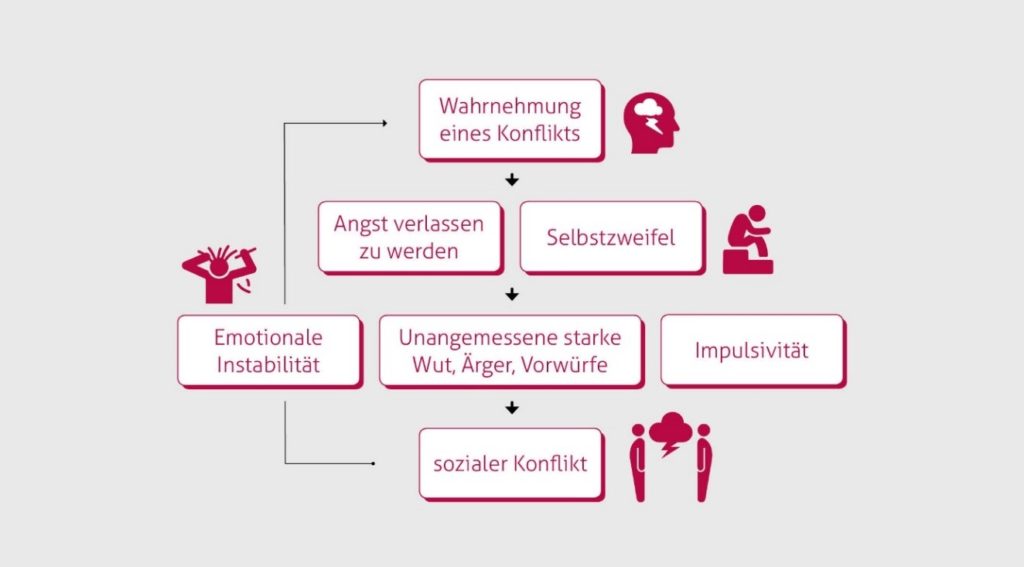
Ursachen einer Borderline Persönlichkeitsstörung auf einen Blick:
- Traumatische Kindheitserfahrungen: Gewalt, Vernachlässigung, Misshandlung
- Schlechte Bindungen: Fehlende Zuwendung und mangelnde Anerkennung von Bezugspersonen
- Erbliche Faktoren: Menschen mit einer erhöhten Ängstlichkeit durch genetische Vorbelastung
- Fehlfunktionen im Gehirn: In bestimmten Hirnregionen liegen Störungen im Bereich Gefühlskontrolle, Angst und Aggressionen zuständig sind
Der Auslöser einer emotional instabilen Persönlichkeitsstörung ist also nicht nur ein bestimmter Grund, sondern ein Geflecht aus genetischen und traumatischen Faktoren sowie negativen Lernprozessen.
Symptome
Die Symptome einer Borderline-Persönlichkeitsstörung können vielfältig sein. Das Leitsymptom, wodurch sich die Störung von anderen psychischen Erkrankungen abgrenzen lässt, ist die innere Anspannung.
Diese Anspannungszustände werden von Borderline-Patienten als unerträgliche Erregungszustände beschrieben, die plötzlich und situationsunabhängig auftreten können. Borderline-Patienten können die damit verbundenen Emotionen weder benennen, noch adäquate Handlungen als Reaktion einleiten.
Zur Beendigung der Spannungszustände kommt es bei Borderline nur durch dysfunktionale Verhaltensmuster, wie selbstschädigendes oder Hochrisikoverhalten.
Im Folgenden zeigen wir Ihnen die häufigsten Symptome auf einen Blick:
- Schwierigkeiten, die Impulse und Gefühle zu kontrollieren
- Stimmungsschwankungen und Gefühlsstürme
- Selbstverletzung und Suizidversuche: „Ritzen“ mit Rasierklingen oder Glasscherben
- Selbstschädigendes Verhalten in Form von Alkohol- und Drogenkonsum sowie Essstörungen, Autoraserei, Risikosex oder Extremsportarten.
- Zitteranfälle durch die starke innere Anspannung
- Dissoziation: Abspaltung von Gefühlen, Erinnerungsverluste oder Bewegungsstörungen
- Bei Manchen kann die Dissoziation auch zu Derealisation (Umwelt wird als fremd und unwirklich wahrgenommen) und Depersonalisation (Das eigene Ich fühlt sich fremd an und Gefühle erscheinen losgelöst von der eigenen Person).
- „Schwarz-Weiß“ – Denken: Idealisieren von Personen und bei der kleinsten Enttäuschung beginnt die starke Abwertung der Personen.
- Unfähigkeit stabile Beziehungen zu bilden und Angst vor Nähe zu anderen Personen
- Gefühl der Leere und Langeweile
Häufig endet Borderline in einer Depression. Viele Betroffene entwickeln Suizidgedanken und über die Hälfte aller Betroffenen begeht einen Suizid. Daher liegt die Suizidrate bei Borderline mit drei bis zehn Prozent weit über anderen psychischen Erkrankungen. Die höchste Gefährdung liegt bei Menschen im Alter von 20 bis 30 Jahren vor, danach nimmt das impulsive Verhalten ab.
Diagnose und Untersuchungen
Die Diagnose einer Borderline-Persönlichkeitsstörung (ICD-10: F60.3) erfolgt immer in enger Zusammenarbeit mit Ihrem behandelnden Arzt.
Bei einem Verdacht auf eine Borderline-Erkrankung können Sie zunächst Ihren Hausarzt aufsuchen, der Sie dann an einen erfahrenen Psychotherapeuten oder Facharztes für Psychiatrie und Psychotherapie weiterleitet. Um sie zu sichern, steht Fachärzten ein international standardisierter Diagnoseschlüssel zur Verfügung.
In ausführlichen strukturierten Gesprächen und gegebenenfalls psychologischen Tests werden andere (psychische) Erkrankungen ausgeschlossen oder als Begleiterkrankung identifiziert: Viele Borderline-Patienten leiden zusätzlich an Depressionen, Essstörungen oder Suchterkrankungen.
Oftmals werden diese Gespräche auch durch Fragebögen, wie SKID-II, BPI oder IPDE, ergänzt, um sich ein umfassendes Krankheitsbild machen zu können.
Bei der emotional-instabilen Persönlichkeitsstörung werden zwei Formen unterschieden. Die ICD-10 verwendet den Begriff „Emotional Instabile Persönlichkeit“ und unterscheidet zwischen dem Impulsiven Typus (F60.30) und dem Borderline-Typus (F60.31).
(a) Impulsiver Typus (ICD-10: F60.30)
Für die Diagnose müssen mindestens drei der fünf folgenden Merkmale vorliegen. Das erste Merkmal muss allerdings immer dabei sein:
- Deutliche Tendenz zu Streitereien und Konflikten mit anderen, vor allem dann, wenn impulsive Handlungen unterbunden oder getadelt werden;
- Deutliche Tendenz unerwartet und ohne Berücksichtigung der Konsequenzen zu handeln
- Neigung zu Ausbrüchen von Wut oder Gewalt mit Unfähigkeit zur Kontrolle explosiven Verhaltens;
- Schwierigkeiten, Handlungen beizubehalten, die nicht unmittelbar belohnt werden
- Unbeständigkeit und Unberechenbarkeit der Stimmung
(b) Borderline Typus (ICD-10: F60.31)
Für die Diagnose des Borderline-Typus müssen mindestens drei der vorangegangen Merkmale vorliegen und zusätzlich mindestens zwei der fünf folgenden Merkmale:
- Unsicherheiten im Selbstbild bzw. in der eigenen Identität, Unsicherheiten bei eigenen Zielen und Vorlieben
- Neigung, sich auf intensive aber instabile Beziehungen einzulassen, oft mit der Folge von emotionalen Krisen
- Übertriebene Bemühungen, das Verlassenwerden zu vermeiden;
- Wiederholt Drohungen oder Handlungen mit Selbstbeschädigung
- Anhaltende Gefühle der Leere.
Wegen des selbstgefährdenden Verhaltens gilt die Borderline-Persönlichkeitsstörung als ernstzunehmende, schwerwiegende Erkrankung. Ihre Behandlung gehört in die erfahrenen Hände eines Psychotherapeuten oder Facharztes für Psychiatrie und Psychotherapie.
Behandlung
Persönlichkeitsstörungen sind mit Hilfe von verschiedenen Behandlungsmöglichkeiten therapierbar, welche zu einer erheblichen Verminderung des Leidensdrucks bei den Betroffenen führen.
Voraussetzung hierfür ist eine ausführliche Diagnostik durch einen Experten, der unter Berücksichtigung von Begleiterkrankungen (Komorbiditäten) und den aktuellen Lebensumständen einen individuellen Behandlungsplan in Zusammenarbeit mit dem Borderline-Betroffenen entwickelt.
Neben der medikamentösen Behandlung (1) bieten sich je nach Diagnose und Schwere der Borderline-Erkrankung sechs Therapieverfahren an: Dialektisch behaviorale Therapie (2), Psychodynamisch-konfliktorientierte Psychotherapie (3), Schema-fokussierte Therapie (4), Mentalisierungsbasierte Therapie (5) und Übertragungs-fokussierte Psychotherapie (6).
(1) Medikamentöse Behandlung
Zur medikamentösen Behandlung der Borderline-Persönlichkeitsstörung werden unter anderem Stimmungsstabilisierer (Lithium), atypische Antipsychotika und – im Zusammenhang mit Angststörungen oder Depressionen – antidepressive Präparate, z.B. Selektive-Serotonin-Wiederaufnahme-Hemmer (SSRIs), eingesetzt.
Diese Medikamente wirken stabilisierend und unterstützend, sie können aber keine Psychotherapie ersetzen, denn Medikamente, die eine Borderline-Persönlichkeitsstörung alleine heilen können, existieren nicht.
Patienten mit Borderline, die unter starken Angstzuständen leiden, verschreibt der Arzt oder Psychiater oft Benzodiazepine, wie zum Beispiel Lorazepam. Allerdings haben diese Benzodiazepine ein hohes Suchtpotenzial und können deshalb nur für kurze Zeit eingenommen werden.
(2) Dialektisch Behaviorale Therapie
Die Dialektisch Behaviorale Therapie (DBT) wurde als störungsspezifisches Konzept zur Behandlung von chronisch suizidalen Betroffenen entwickelt. Sie vereint unterschiedliche Methoden, wie die Verhaltenstherapie, kognitive Therapie sowie Gestalt- und Hypnotherapie.
Je nach Art des Verhaltens oder des Problems wird die adäquate Methode ausgewählt. Im Zentrum der Behandlung steht die Betonung von Akzeptanz und Validierung eines momentan auftretenden Verhaltens, die schwerpunktmäßige Behandlung von Verhaltensweisen, welche die Therapie gefährden, die Betonung der Wichtigkeit der therapeutischen Beziehung und die Betonung von dialektischen Prozessen.
Dabei werden in drei Schritten unterschiedliche Behandlungsziele verfolgt:
- Schritt 1: Zunächst stehen schwerwiegende Störungen der Verhaltenskontrolle im Vordergrund. Dabei wird dem Borderline Patienten vermittelt, wie extreme Emotionalität verändern und fehlangepasste stimmungsabhängige Verhaltensweisen reduziert. Hierfür erlernt er spezielle Fähigkeiten: Achtsamkeit, Stresstoleranz, Gefühlskontrolle, zwischenmenschliche Fertigkeiten, Selbstwertsteigerung und Körperwahrnehmung.
- Schritt 2: Im zweiten Schritt steht die Bearbeitung der schwerwiegenden Störungen des emotionalen Erlebens an. Dazu wird dem Betroffenen vermittelt, wie er den eigenen Gefühlen, Gedanken und Aktivitäten vertrauen kann und diese in einer angemessenen Weise bearbeitet.
- Schritt 3: Im letzten Schritt werden Probleme der Lebensführung behandelt.
Es gibt bei dieser Behandlungsform Einzel- und Gruppentherapie sowie Supervision.
(3) Psychodynamisch-konfliktorientierte Psychotherapie
Bei der psychodynamisch-konfliktorientierten Psychotherapie geht man davon aus, dass hinter der Borderline-Persönlichkeitsstörung ein ungelöster Konflikt liegt. Deshalb steht die Einsicht in Zusammenhänge zwischen den biografischen Erfahrungen und aktuellen problematischen Beziehungen und Verhaltensweisen im Vordergrund.
Dieser Konflikt wird in der Therapie mit dem Therapeuten aufgedeckt und gemeinsam bearbeitet. Studien bestätigen die Wirksamkeit dieser Therapieform, zumindest für erwachsene Patienten.
Ziele der Psychodynamisch-konfliktorientierte Psychotherapie:
- Stärkung und Aufbau des Selbstbildes beim Patienten
- Affektregulation: Stärkung der Fähigkeit, die eigenen Gefühle und Impulse zu kontrollieren.
- Abbau von dysfunktionalen Denkmustern, wie Schwarz-Weiß-Denken
- Bewältigung der Traumata
- Verbesserung der Beziehungsfähigkeit
Ein wichtiger Ansatzpunkt der Psychodynamischen Psychotherapie ist es, die Patienten in ihrer Selbstbestimmung und Unabhängigkeit zu stärken, indem der Therapeut aufzeigt, dass man seine Emotionen beherrschen kann und ihnen nicht hilflos ausgeliefert ist.
(4) Schema-fokussierte Therapie
Die Schema-fokussierten Therapie zählt zu den kognitiven Verhaltenstherapien und ist ein emotions- und erlebnisfokussierendes Verfahren. Bei diesem Verfahren geht man davon aus, dass jeder Mensch von der Kindheit an Muster bzw. Schemata entwickelt, um mit Erlebnissen umzugehen.
Demnach stellen früh entstandene Schemata ungünstiger Kindheitserlebnisse, wie Vernachlässigung, Ablehnung oder Beschämung, die Hauptursache für die Entwicklung von Persönlichkeitsstörungen darstellen. Diese Schemata sind stark mit negativen Gefühlen verbunden und tief in die neuronale Struktur des Menschen „eingebrannt“.
Aufgrund dieser negativen Schemata bilden sich ungesunde Strategien und Denkmuster bei den Betroffenen aus, wie die Angst verlassen zu werden oder das dauerhaftes Misstrauen gegenüber anderen.
In der Forschung der Borderline-Erkrankung vermutet man, dass Betroffene zwischen fünf unterschiedlichen Schemata wechseln.
Das Ziel der Schematherapie ist es diese negativen Gedanken- und Gefühlsmuster zu erkennen und zu bearbeiten, sodass der Patient wie ein „gesunder“ Erwachsener agieren kann.
(5) Mentalisierungsbasierte Therapie
Die Mentalisierungsbasierte Therapie (MBT) zählt zu den psychoanalytischen Therapieformen. Sie basiert, auf der Annahme, dass das Hauptproblem des Patienten in einer mangelhaften Ausprägung der Subjekt-Objekt-Differenzierung liegt. Also in der Fähigkeit, eigenes Erleben in einen verstehenden Zusammenhang zu stellen.
Darüber hinaus fehlt es den Betroffenen an der Fähigkeit, innere Vorgänge bei anderen Menschen zu erkennen und zu verstehen.
Die mentalisierungsbasierte Therapie knüpft genau an diesem Problem an und versucht die Fähigkeiten des Patienten, mit sich und anderen Menschen zurechtzukommen, zu verbessern. So lernt der Betroffene die Hintergründe seiner Verhaltensweisen und der anderer besser zu interpretieren und zu verstehen. Der Fokus liegt hier auf einer Affekt- und Impulskontrolle.
Durch das Training, während der Therapie, kann die Affekt- und Impulskontrolle beim Patienten gesteigert werden, was sich wiederum positiv auf das Beziehungsleben auswirkt.
(6) Übertragungs-fokussierte Psychotherapie
Die Übertragungs-fokussierte Psychotherapie (TFP; Transference Focussed Therapy) ist eine tiefenpsychologische bzw. analytische Therapieform, welche die Beziehung eines Menschen zu einem anderen sowohl theoretisch, als auch in der Persönlichkeitsorganisation betrachtet.
Die Übertragungs-fokussierte Psychotherapie basiert wie die MBT auf der Annahme, dass das Hauptproblem in einer mangelhaften Ausprägung der Subjekt-Objekt-Differenzierung liegt. Der Begriff „Objekt“ bezieht sich hierbei auf den Partner, der auf die Äußerungen und Handlungen des „Subjekts“ (Borderline-Patient) eingeht und reagiert.
In der Therapie wird versucht, eine gestörte Objektbeziehung, die oft in der Kindheit entstanden ist (Beziehung zu den Eltern, Freunde etc.), auf den Therapeuten zu übertragen und so aufzuarbeiten.
Zum Beispiel könnte der Therapeut als strenger Vater erlebt werden. Die Übertragungs-fokussierte-Therapie arbeitet dann mit dem Patienten daran, diese Übertragungen zu erkennen und zu verändern.
Ziele
- Kognitive Umstrukturierung
- Aushalten von Widersprüchen und Vermittlung dialektischer Denkmuster („Sowohl-als-Auch“)
- Problemlöse- und Fertigkeitstraining, soziale Kompetenz und Stresstoleranz
- Abbau des dichotomen Denkens
- Aufbau von Emotionskontrolle
- Verbesserung der Impulskontrolle
- Stärkung des Identitätssinnes
Zum Umgang mit Spannungszuständen eignet sich ein sogenanntes „Skill“-Training. Dabei werden Fertigkeiten (Skills) erlernt, die in akuten Anspannungszuständen einen sofortigen Spannungsabbau und Besserung der Symptomatik bewirken, den Borderline-Patienten allerdings langfristig nicht schädigen.
Krankheitsverlauf und Prognose
Die wichtigste Voraussetzung, um eine Borderline-Erkrankung zu besiegen, ist, dass die Störung frühzeitig erkannt, professionell behandelt und vor allem die Therapie nicht abgebrochen wird.
Als besonders wirksam haben sich verhaltenstherapeutische Methoden erwiesen, die den Betroffenen Strategien an die Hand geben, ihre extremen Empfindungen und ihr Verhalten besser zu steuern. Die obengenannten Verfahren helfen den Betroffenen auf gesunde Weise mit der inneren Anspannung umzugehen, negative Emotionen früher zu erkennen, zu kontrollieren und abzubauen.
Neuere Studien konnten zeigen, dass nach sechs Jahren etwa 50% und nach 10 Jahren etwa 90% der Betroffenen die notwendigen Kriterien nicht mehr erfüllen. Allerdings blieben Einschränkungen im privaten und beruflichen Zusammenhang auch nach 10 Jahren noch bestehen.
Was können Angehörige oder Freunde tun?
Meist sind Angehörige und Freunde bei einer Borderline-Persönlichkeitsstörung mitbetroffen, da die starken Stimmungsschwankungen der betroffenen häufig für Unverständnis sorgen und die zwischenmenschlichen Beziehungen sehr belasten.
Deshalb ist es wichtig, sich als Angehöriger und Partner zuallererst gut über die Erkrankung zu informieren und so Verhaltensmuster des Betroffenen besser einordnen zu können.
Da eine emotional instabile Persönlichkeitsstörung verstärkt in jungen Jahren zutage tritt, sollten Eltern, Angehörige oder Freunde ein wachsames Auge auf selbstverletzende Verhaltensmuster bei ihren Kindern haben. Wenn Sie in Sorge sind, dass Ihr Kind Anzeichen einer emotional instabilen Persönlichkeitsstörung aufweist, führt der erste Gang zu einem niedergelassenen Facharzt für Psychiatrie und Psychotherapie bzw. im Falle einer akuten Krisensituation mit Gefahrenaspekten ggf. direkt in die Notaufnahme einer psychiatrischen Fachklinik.
Wichtig:
Nehmen Sie als Angehöriger Suizidäußerungen immer ernst! Weit über die Hälfte aller Borderline-Patienten verübt mindestens einen Suizidversuch.
Die Therapie einer Borderline-Persönlichkeitsstörung verlangt nicht nur dem Betroffenen, sondern auch seinem gesamten sozialen Umfeld, viel Kraft ab. Achten Sie deshalb, bitte auch auf Ihr eigenes seelisches Wohlbefinden.
Entwickelt sich die Borderline-Erkrankung eines Partners, Angehörigen oder Freundes zu einer ständigen Belastung, stehe ich Ihnen gerne zur Seite.
Quellen und Lesetipps
- Bohus, M.; Wolf-Arehult, M. (2012): Interaktives Skilltraining für Borderline-Patienten (CD). Schattauer Verlag.
- Bohus, M.; Reicherzer, M. (2012): Ratgeber Borderline-Störung. Hogrefe Verlag.
- Flemming, T. (2007): Ich – mein größter Feind. Leben mit dem Borderline-Syndrom. Bastei-Lübbe Verlag.
- Gunderson, J. (2004): Borderline. Diagnostik, Therapie, Forschung. Verlag Hans Huber.
- Hoffmann, H. (2015): Borderline-Interaktionen – Komplexe Verflechtungen der Agency in Netzwerken sozialer Unterstützung. Springer Fachmedien.
- Knuf, A. (Hg.) (2011): Leben auf der Grenze – Erfahrungen mit Borderline. BALANCE buch + medien verlag, 3. Auflage.
- Knuf, A. (Hg.) (2012): Gesundung ist möglich! Borderline-Betroffene berichten. BALANCE buch + medien verlag, 4. Auflage.
- Knuf, A.; Tilly, C. (2014): Borderline: Das Selbsthilfebuch. BALANCE buch + medien verlag, 7. Auflage.
- Labreche, D. S. (2002): Borderline. Verlag Antje Kunstmann.
- Mason, P. T.; Kreger, R. (2014): Schluss mit dem Eiertanz – Für Angehörige von Menschen mit Borderline. BALANCE buch + medien verlag, 8. Auflage.
- Melzer, A. (2013): Borderline. Ein Jahr mit ohne Lola. Verlag Schwarzkopf & Schwarzkopf.
- Rahn, E. (2013): Borderline verstehen und bewältigen. BALANCE buch + medien verlag, 4. Auflage.
- Tilly, C.; Grefenberg, M. (2015): Expedition Arbeit – Wege in Beschäftigung für Menschen mit Borderline. BALANCE buch + medien verlag.
- Tilly, C.; Offermann, A. (2013): Mama, Mia und das Schleuderprogramm. Kindern Boderline erklären. BALANCE buch + medien verlag, 2. Auflage.
- Oldham, Morris: Ihr Persönlichkeits-Portrait. Warum Sie genau so denken, lieben, und sich verhalten, wie Sie es tun, Klotz
- Sendera & Sendera: Skills Training bei Borderline und Posttraumatischer Belastungstörung, Springer.
- Stahl: Das Kind in dir muss Heimat finden, Kailash Verlag
- Bohus, M., & Kröger, C. (2011). Psychopathologie und Psychotherapie der Borderline-Persönlichkeitsstörung. Der Nervenarzt, 82(1), 16-24.
- Fleischhaker, C., Böhme, R., Sixt, B., & Schulz, E. (2005). Suizidalität, Parasuizidalität und selbstverletzende Verhaltensweisen von Patientinnen mit Symptomen einer Borderline-Störung: Erste Daten einer Pilotstudie zur Dialektisch-Behavioralen Therapie für Adoleszente (DBT-A). Kindheit und Entwicklung, 14(2), 112-127.
- Herpertz, S. C. (2011). Beitrag der Neurobiologie zum Verständnis der Borderline-Persönlichkeitsstörung. Der Nervenarzt, 82(1), 9-15.
- Lieb, K., Zanarini, M. C., Schmahl, C., Linehan, M. M., & Bohus, M. (2004). Borderline personality disorder. The Lancet, 364(9432), 453-461.
- Sendera, A., & Sendera, M. (2010). Borderline-die andere Art zu fühlen: Beziehungen verstehen und leben. Springer-Verlag.
- Van Elst, L. T., Hesslinger, B., Thiel, T., Geiger, E., Haegele, K., Lemieux, L., … & Ebert, D. (2003). Frontolimbic brain abnormalities in patients with borderline personality disorder: a volumetric magnetic resonance imaging study. Biological psychiatry, 54(2), 163-171.
- Barnow, S: Therapie wirkt! So erleben Patienten Psychotherapie, Springer Verlag, 1. Auflage, 2013
- Dilling, H. & Freyberger, H.J.: Taschenführer zur ICD-10-Klassifikation psychischer Störungen, Hogrefe Verlag, 6. Auflage, 2012
- Dulz, B. et al.: Handbuch der Borderline-Störung, Schattauer Verlag , 2. Auflage, 2011
- Niklewski, G. & Riecke-Niklewski, R.: Leben mit einer Borderline-Störung, Trias Verlag, 3. Auflage, 2010
Jetzt Termin vereinbaren
Wichtig: Felder mit einem * sind Pflichtfelder.
